肺がんに対する低侵襲手術
01肺がんに対する低侵襲手術
がんのなかで最も死亡者数が多いのは肺がんです。厚生労働省の発表によると、2011年の肺がん死亡者数は約7万人と、2位の胃がんの約5万人を大きく引き離しています。しかもその罹患率も年々増加を続けており、20年前の1.8倍にまで増えてきています。
しかしながら、CTやPETなどの画像診断の進歩により、手術で完治できる可能性が高い早期であるStageⅠの段階で発見される患者さんも増えてきており、これらの患者さんに対しては、われわれは以前より身体に負担の少ない「低侵襲手術」を積極的に行なっています。
「低侵襲」には二つの考え方があり、ひとつは、傷の大きさを小さくして、傷の痛みを軽減し、同時に呼吸に関与する胸壁の動きをできるだけ損なわないこと(胸腔鏡手術)、そしてもうひとつは、肺機能をできるだけ残すことによる手術後の生活の質の向上(縮小手術)です。
02胸腔鏡手術
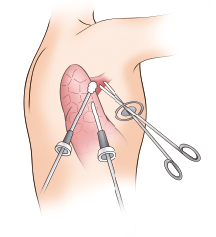
肺がんの手術は、従来は胸を20cm~30cm切り開く「開胸手術」が一般的でしたが、近年は比較的早期の肺がんに対しては胸腔鏡手術(VATS)が行なわれる事が増えてきました。これはイラストのように胸に開けた3~5箇所(当科では3箇所)の穴から内視鏡(カメラ)や手術器具を挿入し、モニターに映った胸腔内の画像を見ながら手術する方法で、開胸手術に比べて傷が小さく、痛みが少なく回復も早いことが特徴です。
胸腔鏡手術にも施設によりやり方が異なり、一つの穴を6~10cmくらいに広げて、開胸術に準じて行なう方法と、肺を取り出すのに必要な3~4cmまでの傷で全ての操作を行なう方法(完全鏡視下手術)があり、当科では数年前より、ほぼ全例後者の方法で手術しております。
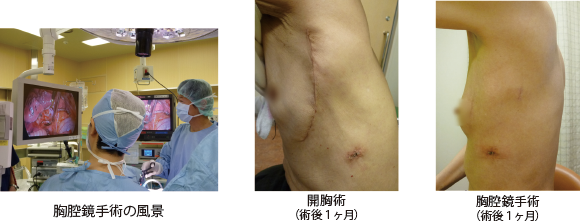
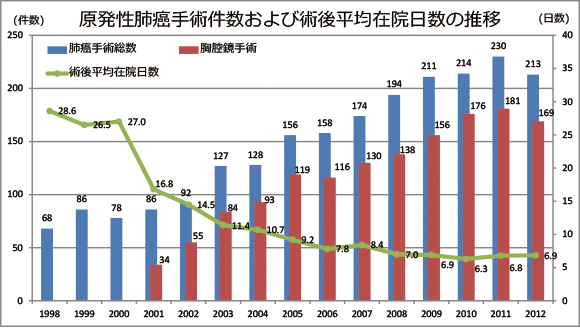
当科での完全鏡視下手術では穴も3箇所と傷は最小となり、開胸術に比べて痛みも圧倒的に少なく、術後在院日数も開胸で行なってきた頃の1/3程度に短縮してきています(グラフ参照)。
また、胸腔鏡手術での根治性(治癒率)は臨床病期Ⅰ期の肺がんに関しては開胸手術に比べ、遜色がないことが立証されています。
03縮小手術
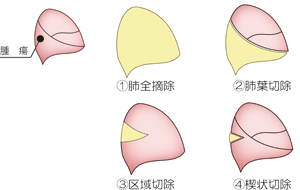
肺がんの手術には切除範囲の広い順から、イラストのように
- 片側の肺全体を切除する肺全摘除
- 1つの肺葉を切除する肺葉切除
- 1つまたは2つの肺区域を切除する区域切除
- 肺の外側の小範囲を部分的に切除する楔状(けつじょう)切除(部分切除)
の4種類があります。
小型非小細胞肺がんの場合には、通常、②の肺葉切除が行われます。
③と④を「縮小手術」といい、これまでも肺気腫などを合併し肺機能が悪かったり、高齢で肺葉切除に耐えられない患者さんにはしばしば実施されてきました。
しかし一般の肺機能の悪くない患者さんに対しても、小型(2cm以下)で末梢型の肺がんには縮小手術でも肺葉切除と同等の効果が期待できるのではないかという考え方が出てきました。切除範囲が小さければ、当然、術後の肺機能も温存でき、術後の生活の質(QOL)を保てること、そして万一、将来2回目の肺がんに罹患しても再手術できる可能性が出て来る訳です。ただし④の部分切除ではリンパ節の切除ができない事があり、よほどの早期がんか悪性度の低い肺がん以外には向いていません。
そこで、現在、日本臨床腫瘍研究グループ(JCOG)では肺葉切除と区域切除の有効性を比較する臨床試験が実施されており、当科もその試験に参加しています。数年後には区域切除の治療成績が肺葉切除と同等と裏付ける結果が出る可能性が高いと予想され、そうなれば末梢型小型肺がんに対しての標準術式は区域切除と書き換えられることになるでしょう。
04当科での低侵襲手術に対する取り組み
「区域」は「肺葉」と異なり、境目がはっきりせず、気管支などをたどって切除ラインを決めなくてはならず、一般に区域切除は肺葉切除より難易度が高いとされていますが、当科ではこの手術をさらに「胸腔鏡手術」にて実施しており、これは上述の二つの両方の意味において徹底的に「低侵襲」を追求した手術と言えます。
 呼吸器外科の紹介ページへ
呼吸器外科の紹介ページへ
