【症例】
77歳 女性
当科外来受診6週間前より38度台の発熱が出現。数日後より両肩、両膝、両手指の疼痛を自覚し書字が難しくなった。近医で精査されたが原因不明であり、当科外来紹介受診となった。
身体所見:
眼瞼結膜やや蒼白,呼吸音 清 左右差なし.両手関節圧痛腫脹あり,両足関節圧痛あり,インピンジメント徴候陽性.両上肢90度程度まで外転可能。
検査データ:
血液検査:
血算: WBC 7,800 /µL、RBC 362 ×104 /µL、Hb 9.9 g/dL、Ht 31.4 %、Plt 54.2 ×104 /µL
生化学検査: CRP 13.18 mg/dL、Alb 2.7 g/dL、CK 17 U/L、AST 15 U/L、ALT 17 U/L、LD 185 U/L、ALP 79 U/L、γ-GT 31 U/L、ChE 166 U/L、MMP-3 1300.1 ng/mL、Cre 0.51 mg/dL、UA 2.7 mg/dL、HbA1c 6.3 %、Na 138 mmol/L、補正Ca 10.2 mg/dL、IP 3.2 mg/dL、T-Bil 0.6 mg/dL、D-Bil 0.2 mg/dL、TSH 0.68 µIU/mL、FT3 2.38 pg/mL、FT4 1.27 ng/dL
免疫学的検査: IgG 1,621 mg/dL、IgA 403.7 mg/dL、IgM 87.6 mg/dL、IgE 74 IU/mL、C3 145.4 mg/dL、C4 35.1 mg/dL
感染症: CMVウイルス 既感染パターン、EBウイルス 既感染パターン。
各種抗体:抗核抗体<40倍、PR3-ANCA 0.9 IU/mL、MPO-ANCA<1.0 U/mL、RF <3.0 IU/mL、抗CCP抗体 1.2 U/mL
関節レントゲン:関節リウマチを示唆するerosionを認めなかった。
造影CT:発熱の原因となりうる膿瘍や悪性腫瘍を疑う所見を認めなかった。
関節エコー:手関節に関節滑膜炎、腱鞘滑膜炎を認めた。
<イメージ画像>
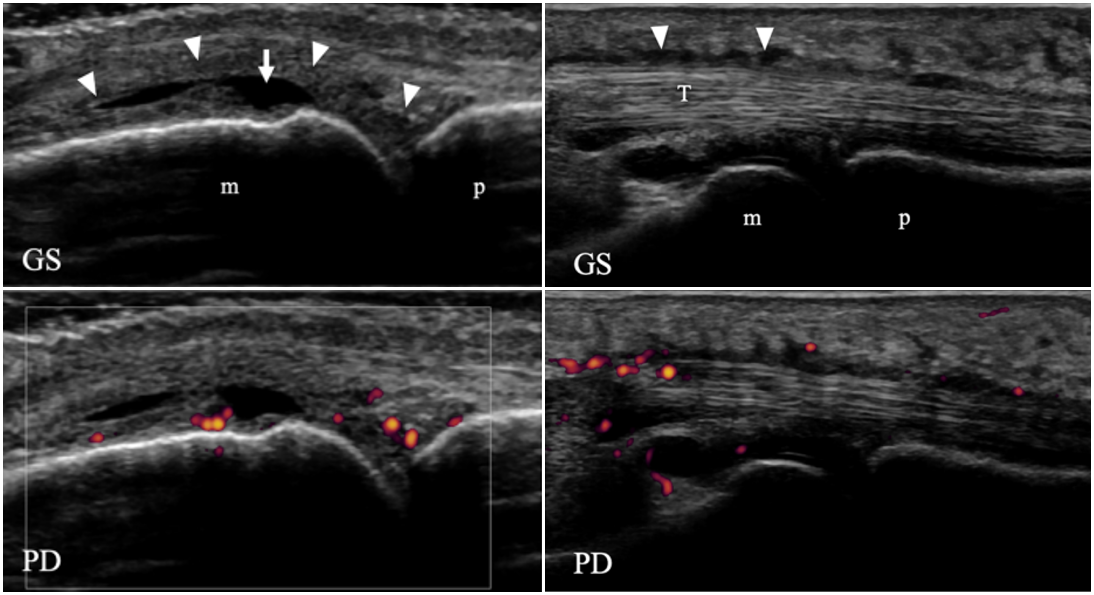
<e.g.> Clin Rheumatol 2020;39:1981–88より一部抜粋
<担当医のアタマノナカ>
小関節主体の関節炎だけどCRPが高い。感染症などの可能性はどうだろうか。
<指導医からのコメント>
RS3PEぽい印象ですね。ウイルス感染症などを契機に発症することもあるから小関節主体の関節炎でもCRPが上がりうると思います。もちろん感染症は除外した上での診断だけどね。
【外来での精査と治療経過】
血液培養4セット陰性確認し造影CTでも発熱の原因となりうる膿瘍や悪性腫瘍を認めなかった。急性の経過で末梢優位に対称性の関節痛と圧痕性浮腫が出現し、関節エコー所見でも両側対称性に末梢優位の関節滑膜炎、腱鞘滑膜炎を認めたことからRS3PE症候群と診断しプレドニゾロン15㎎内服開始としたところ内服開始同日の夕方には関節痛は軽快し解熱も得られた。その後PSL漸減中の患者の経過も良好であった。
CQ:RS3PE症候群の臨床的特徴はどのようなものか?
高齢の男性に遠位対称性滑膜炎、圧痕性浮腫が突然発症するというのが典型的な病歴である。手背、足背の浮腫、足首の両側性の浮腫が生じる頻度が高いとされているが、膝、腕、脚などの報告もある。対称性多発性関節痛は一般に中手指節関節、手首の関節が痛むが遠位指節間や近位指節間関節でも疼痛が生じる。蕁麻疹のような皮膚症状も一部で観察される(J Postgrad Med 2015;61:38–41.)。
関節リウマチ(RA)とRS3PEを鑑別するのは非常に難しい(区別が必要であるのかも含め)。というのも、RS3PEという疾患概念は確立されているとは言えず、”四肢の浮腫が目立ち多発腱鞘炎、関節炎を呈しているseronegativeな一群”という症候群としての名前であるからだ。実臨床では、seronegativeで手や足の腱鞘滑膜炎がメインで発症している場合は便宜的にRS3PEとすることが多いが、経過の中でより関節リウマチと言ってよい多発滑膜炎で再燃する場合もあり、その場合は途中で関節リウマチを発症したというよりも、最初の時点でRS3PEという臨床症状を呈したRAであったと考えるほうが自然だろう。
CQ2:どれくらいの期間,ステロイド治療が必要なのか?コントロール不良因子として何があるのか?
血清CRP値はRS3PEの100%の症例で上昇しており、病勢のコントロールが不良の患者では初期のCRP値が有意に高いことが報告されている。1年後のプレドニゾロンの投与量が5mg以下の患者群(Good control群)と5mg以上患者群(Poor control群)でCRPの初期値を比較した(1年以内に再発した患者もPoor control群に組み込まれた)観察研究では、Poor control群で有意に初期の血清CRP値が高かった(表A)(J Med Invest 2019;66:112–8.)。また1年以内に再発した群(Relapse群)と再発しなかった群(No Relapse群)では、治療開始してからCRPが陰性化するまでの期間はRelapse群で有意に長かった(表B)。


また331人の患者を対象にしたscooping-reviewでは、ステロイドの平均初期投与量は16.12㎎であり、ほとんどの患者が中等量のステロイドに反応していた。悪性腫瘍を合併していた症例は16.3%あり、悪性腫瘍合併例と非合併例ではステロイド投与量に有意な差は認めなかったが(18.12 vs. 15.76 mg) が、再発率が高かった (OR 4.04, 95% CI 1.10-14.88, p=0.03)。(Clin Exp rheumatol.2016;34;404-15.)
上記をまとめると、ほとんどの患者が中等量のステロイド治療(15-20㎎/日)に反応するが、治療反応不良例では初期の血清CRP高値、悪性腫瘍の合併の可能性があるといえる。初期の反応に乏しい例では悪性腫瘍検索が必要であるという点はリウマチ性多発筋痛症(PMR)によく似ているとも言える。
また少数例の後ろ向き研究で、血清マトリックスメタロプロテアーゼ 3(MMP3)高値が腫瘍随伴性のRS3PE症候群に特徴的であるという報告もされている。(Mod Rheumatol 2012;22;584-8.)
- RS3PEは特徴的な症状を有するリウマチ性疾患だが、他の鑑別疾患との見分けは簡単ではない。特に感染症の除外には注意を払うべし。
- 初期のCRP高値やその後の下がり方がゆっくりである場合、再燃する可能性も念頭に入れて治療を行なっていくべし。
- MMP-3高値を認めた場合、 再燃した場合などでは積極的に悪性腫瘍スクリーニングをするべき。
RF: リウマトイド因子
RA: 関節リウマチ
MMP3: マトリックスメタロプロテアーゼ 3
※保険適用外の検査や治療に関する記載が一部ある可能性がありますが、これらを推奨するものではありません
