慢性腎臓病(以下CKD)の国内患者数は2024年時点で2000万人と推計され、成人の5人に1人が該当する「新たな国民病」と言われています。早期は症状がほとんどなく、自覚症状が現れた時には腎臓の状態がかなり悪化してしまうため、定期的な健診や予防が重要です。
このページでは、2026年3月17日に倉敷中央病院の市民公開講座「倉中医療のつどい」で、当院腎臓内科主任部長の島田典明先生が「新たな国民病、慢性腎臓病(CKD)~正しく知ることから始めよう~」と題して講演した内容から、後編では適切な食事と運動、注意すべき薬について紹介します。
進行度に合わせた適切な食事
ガイドラインに則した食事はCKDの進行の抑制につながります。進行度や合併する疾患によって注意すべきポイントは異なりますが、必要なエネルギーと食塩摂取量は全ステージで共通しています。CKD患者さんはタンパク質の摂取量を制限する必要がありますが、タンパク質が不足しがちな高齢の患者さんについては制限を緩和する傾向にあります。医師や管理栄養士と相談しながら、合併する疾患、性別、年齢、身体活動度などに合わせた食事を摂ることが大切です。また、水分は飲めば飲むほどよいわけではなく、1日に1~1.5Lをこまめに飲むことが適切だといわれています。
CKD患者さんの食事療法の基準(1日あたり)
エネルギー:標準体重(身長m×身長m×22(標準BMI))×25~35kcal
食塩:3g以上6g未満
※タンパク質やカリウムは、ステージや年齢によって摂取量が異なります
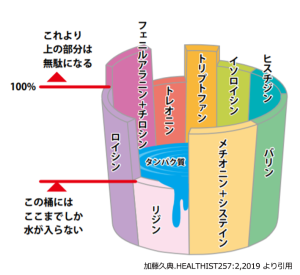
良質なタンパク質を摂るために~アミノ酸の桶理論~
アミノ酸とはタンパク質を構成する成分で、筋肉やホルモン、血液などの材料となります。CKD患者さんにとって、タンパク質の過剰摂取は禁物ですが、筋肉量を維持するために良質なタンパク質を摂取することが推奨されます。
良質なタンパク質の摂取に役立つのが「アミノ酸の桶理論」という考え方です。桶の板と長さは必須アミノ酸と量、たまった水は生成されるタンパク質を表します。図の場合、最も含有量の少ないリジンの量までしか水が入らないため十分なタンパク質を生成できません。不足しているアミノ酸をほかの食べ物で補うことで、十分なタンパク質を生成することができ、良質なタンパク質を摂取することができます。
塩分の摂り過ぎに要注意
前項の通り、CKDの食事療法の一つに塩分制限があります。加齢とともに腎機能が低下していく中で、減塩を心がける方は多くいますが、厚生労働省の調査によると、年代別に見た食塩の平均摂取量は男女ともに60-69歳、70歳以上が最も多くなっています。
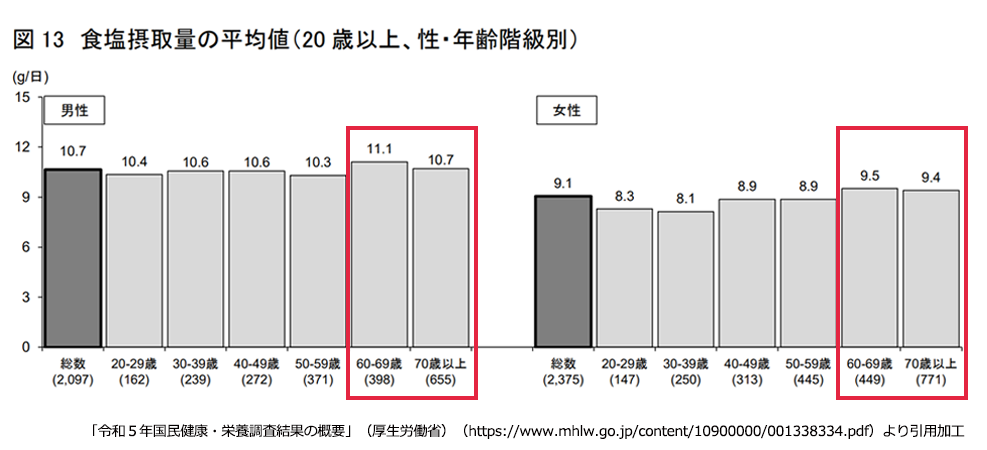
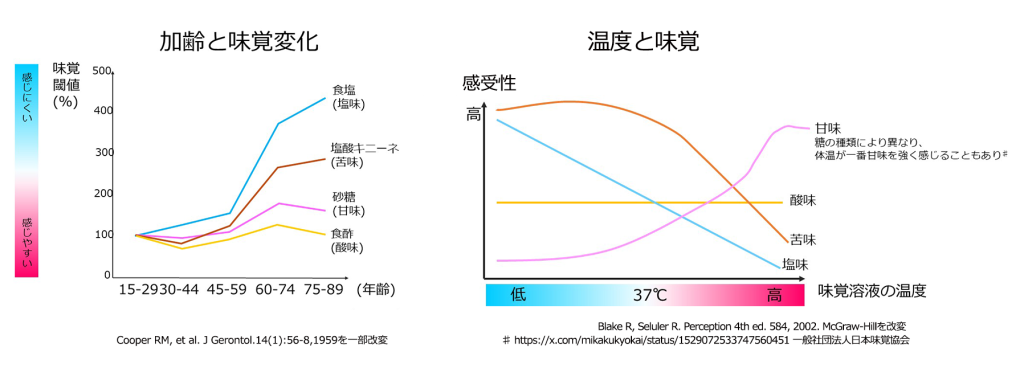
高齢者の食塩摂取量が多くなる原因の一つとして、加齢に伴う味覚の変化が挙げられます。味覚のうち、加齢によって最も感じづらくなるのが塩味です。自分では控えているつもりでも、味が薄いと感じて塩を追加することで、結果的に塩分を多く摂取してしまうケースが考えられますので、注意が必要です。
また、食べるものの温度によっても味覚の感じ方は変わります。例えば、熱いものより冷たいものの方が塩味を感じやすくなります。
減塩は血圧低下や尿蛋白の減少につながるため、このような味覚の特徴を意識して1日の食塩摂取量を6g未満にすることが目指されます。
腎臓リハビリテーション
加齢に伴う活力低下などによって引き起こされる健康障害に「フレイル」「ロコモ」「サルコペニア」があります。このような心身の不調がCKDの進行に悪影響を及ぼすとして、患者さんのQOL向上や予後の改善を目指す「腎臓リハビリテーション」という取り組みが生まれました。
かつて、腎臓病の患者さんは運動すると尿タンパクが増加し腎臓に負担をかけるため、安静にしておくことが原則でした。しかし、適度な運動は腎機能の低下を防ぐだけでなく、筋肉の健康状態を保つことは腎保護の効果にも関連があると報告されました。このため、最近ではCKD患者さんにおいても適度に運動することが推奨されるようになりました。
腎臓リハビリテーション
腎疾患や透析医療に基づく身体的・精神的影響を軽減させ、症状を調節し、生命予後を改善し、心理社会的ならびに職業的な状況を改善することを目的として、運動療法、食事療法と水分管理、薬物療法、教育、精神・心理的サポートなどを行う、長期にわたる包括的なプログラム。
2種類の筋肉をバランスよく鍛える
加齢とともに筋肉量は低下していきます。筋力を維持し、腎機能を保護するためにはどのような運動が効果的なのでしょうか。
筋肉には赤筋(遅筋)と白筋(速筋)の2種類があります。赤筋は持久力に優れた運動で使われる筋肉で、赤身魚に例えられます。一方の白筋は瞬発力に優れた運動で使われる筋肉で、白身魚に例えられます。赤筋は年齢を重ねても比較的維持されるのに対し、白筋は減少していくという特徴があります。
白筋の維持にはスクワットなどのレジスタンス運動が有効です。レジスタンス運動をするときは、反動をつけずにゆっくりとした動きで行いましょう。また、筋肉量が維持されるとはいえ、放っておけば赤筋も衰えていきますので、ウォーキングなどの有酸素運動で筋力を維持することが大切です。
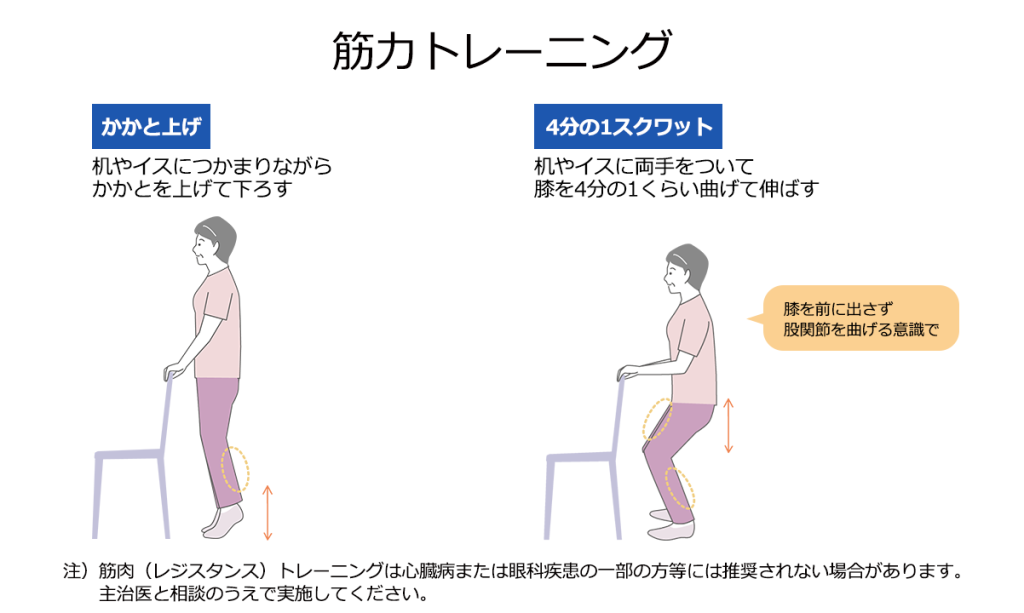
それぞれの筋肉に適した運動を取り入れ、バランスよく鍛えましょう。継続が大切です!

薬で腎機能が悪化する?
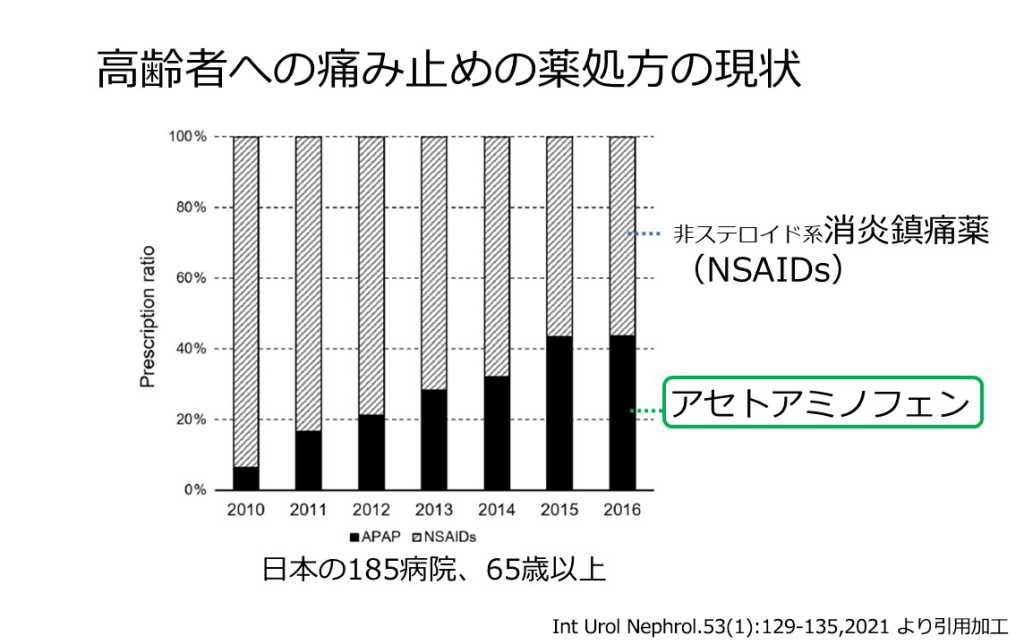
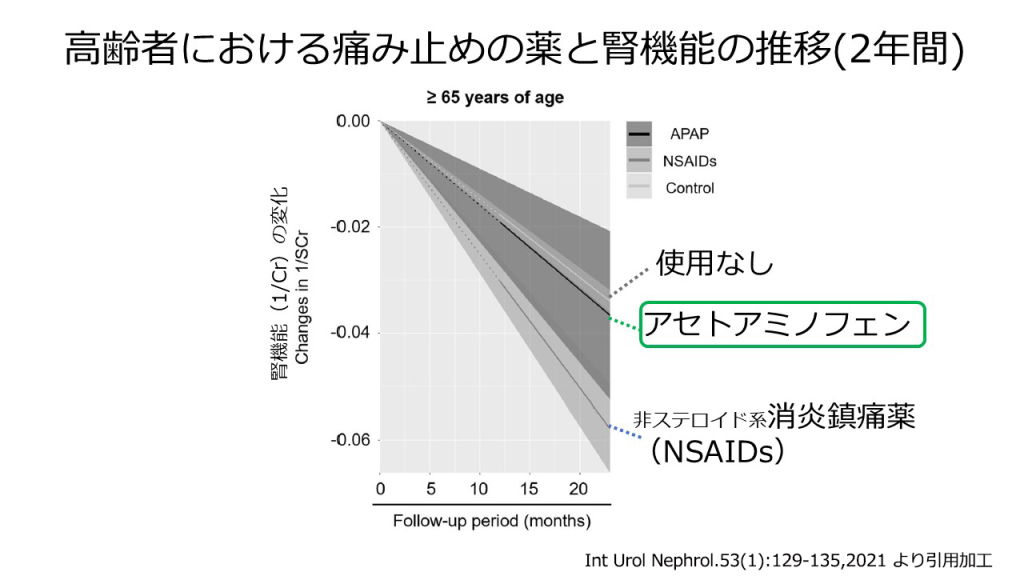
痛み止めや熱冷ましで使われるNSAIDs(非ステロイド性消炎鎮痛薬)には、腎臓に負担をかける作用が含まれているため注意が求められます。抗菌薬も、腎臓の働きに応じて減量する必要があります。このため、高齢者への痛み止めの処方の現状を見るとNSAIDsが減少し、腎機能への影響が少ないアセトアミノフェン(カロナール)が増加しています。
まとめ
CKDは自覚症状がなく、気づいたときには進行している病気です。
• 定期的な健診を:1年に一度は血液検査と尿検査を受けましょう。
• 生活習慣の見直し:減塩食、適度な運動、禁煙を習慣にしましょう。
• 薬の成分に注意:NSAIDsは市販薬としても流通しています。服用の際は薬剤師に相談しましょう。
このページの内容は2026年3月17日時点で正確な情報に基づき、情報提供のみを目的として制作されています。原因や症状・推奨される治療などは、個人差がありますので、ご自身への適応に関しては必ずお近くの医療機関、もしくは、かかりつけ医にお問い合わせください。

倉敷中央病院 腎臓内科主任部長
専門領域
腎臓病
専門医等の資格
●日本内科学会認定医、指導医
●日本内科学会総合内科専門医
●日本腎臓学会専門医、指導医
●日本透析医学会専門医、指導医
●日本病態栄養学会専門医、指導医
●日本肝臓学会専門医
●多発性嚢胞腎協会PKD認定医
(2026年4月8日公開)







