慢性腎臓病(以下CKD)の国内患者数は2024年時点で2000万人と推計され、成人の5人に1人が該当する「新たな国民病」と言われています。早期は症状がほとんどなく、自覚症状が現れた時には腎臓の状態がかなり悪化してしまうため、定期的な健診や予防が重要です。
このページでは、2026年3月17日に倉敷中央病院の市民公開講座「倉中医療のつどい」で、当院腎臓内科主任部長の島田典明先生が「新たな国民病、慢性腎臓病(CKD)~正しく知ることから始めよう~」と題して講演した内容から、前編では腎臓の働きやCKDの定義、腎機能の低下について紹介します。
腎臓の役割
腎臓は背中側の腰の上あたりに左右一つずつ存在する、そら豆のような形をした臓器です。動脈から流れてきた血液を糸球体(毛細血管のかたまり)でろ過し、老廃物をこし出して尿として排出します。腎臓にはネフロンと呼ばれる尿を作る構造が100万個ずつあり、心臓から送り出された血液の20%以上を受け取って、不要なものの排出、必要な成分の再吸収などを行っています。
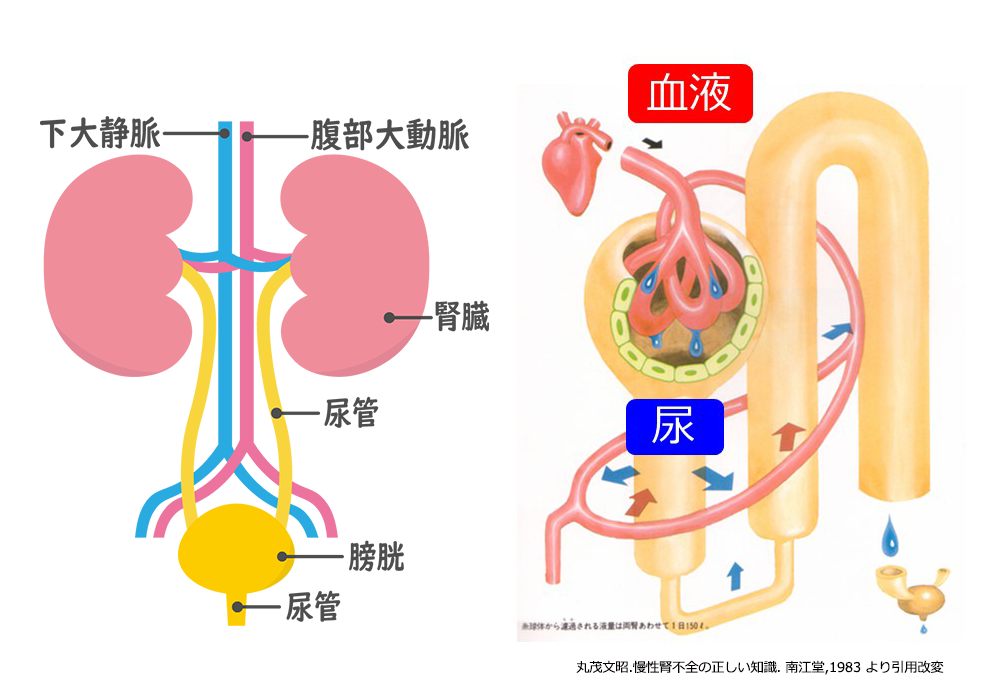
腎臓の主な役割
・血液中の老廃物の排出
・体液量の調節
・電解質(ナトリウム、カリウム)の調節
・酸・アルカリのバランス維持(呼吸とともに調節)
・赤血球を作るホルモンの分泌
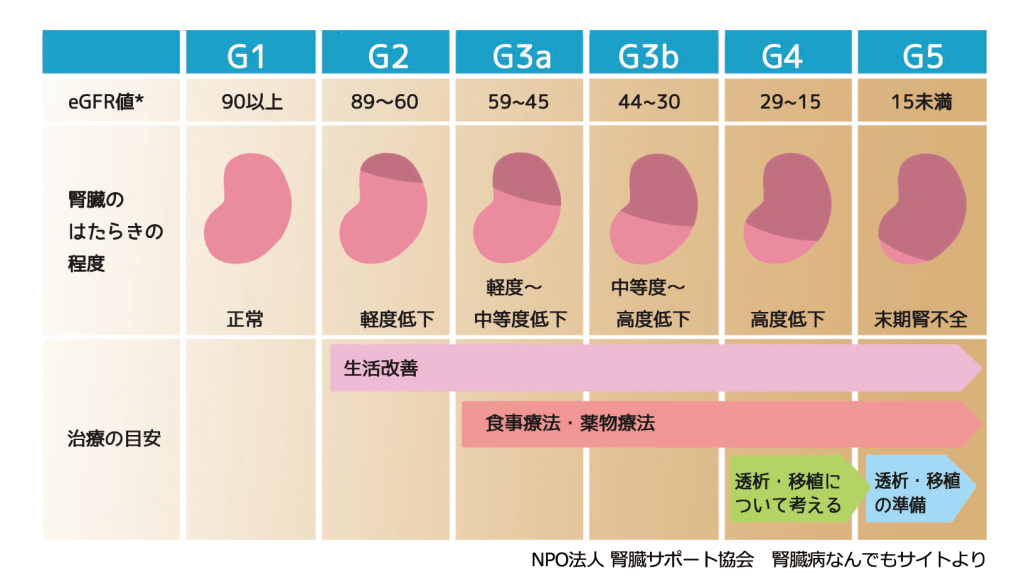
慢性腎臓病(CKD)とは
CKDとは以下の所見のいずれか、または両方が慢性的(3か月以上)に続いている状態を指します。
・腎障害:尿・血液検査異常など(特にタンパク尿)
・腎機能低下:血清クレアチニン値をもとに推算した糸球体濾過量(eGFR)が60ml/分/1.73㎡未満
タンパク尿
本来は腎臓でろ過されて血液中に戻るはずのタンパク質が再吸収されず、尿中に排泄されている状態で、腎臓の働きを見るための重要な指標になります。尿中に含まれるタンパクが多いと、将来、腎機能低下のリスクが高くなります。
血清クレアチニン
筋肉の代謝によって生成される、血液の老廃物のひとつ。腎機能が低下すると尿へ充分に排泄されなくなり血液中にたまるため、クレアチニン値は高くなります。
推算糸球体濾過量(eGFR)
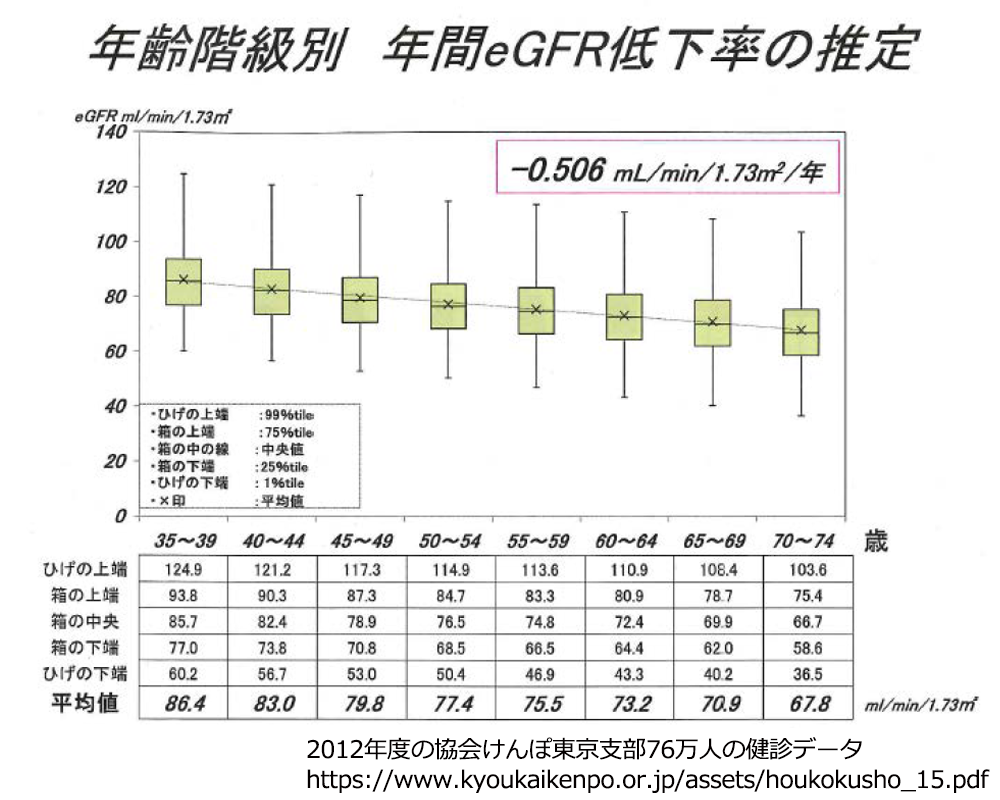
糸球体が1分間に何mlの血液中の老廃物をろ過できているかを推定した値。eGFR値をもとに腎臓の働き(腎機能)が予想できます。腎臓の働きは年齢とともに弱まり、eGFR値は45歳ころから年間0.5~1ポイント低下していきます。
気づかないうちに進行するCKD
CKDは早期の症状がほとんどなく、自分でも気づかないうちに悪化していきます。これは、腎機能が半分程度になってもクレアチニン値は正常範囲に留まるため。初期症状の一つである夜間頻尿は加齢とともに起こるものとして見落とされやすく、吐き気、食欲不振、皮膚が痒い、尿が少ないなどの自覚症状が現れてから、腎機能の低下が発覚することがほとんどです。
定期的に健康診断を受け、尿検査と血液検査の結果を確認することが早期発見、早期治療につながります。
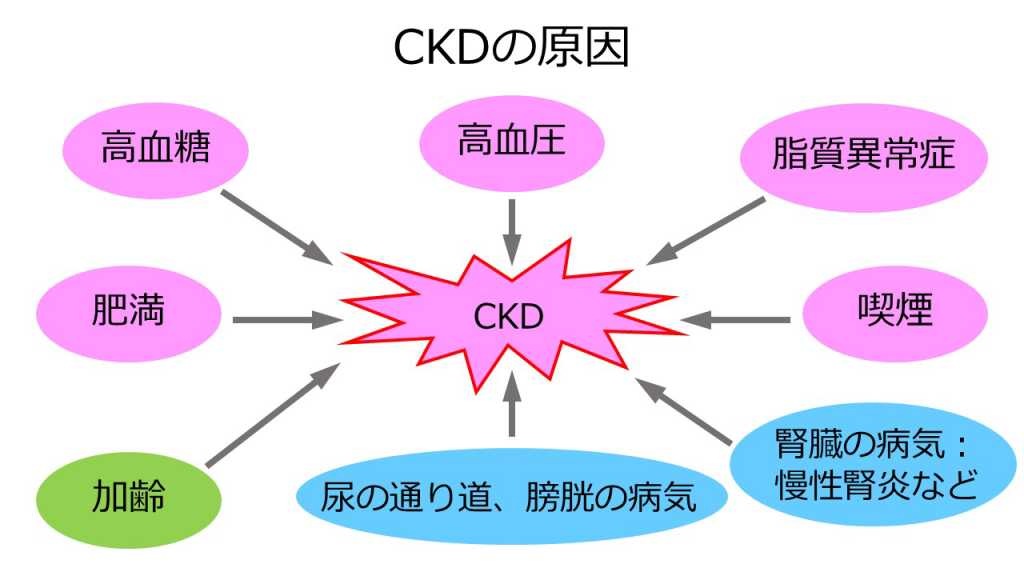
CKDの原因と生活習慣病の関係
CKDの原因は加齢や膀胱の病気、慢性腎炎だけでなく、高血圧、高血糖、喫煙などの生活習慣病も挙げられます。また、腎機能が他の疾患に影響を及ぼすことも明らかになっており、腎機能が悪い人はそうでない人に比べて、心不全での入院リスクが高くなっています。
さらに、心疾患、腎疾患、代謝疾患は相互に関連して悪化する「心・腎・代謝(CKM)症候群」という新しい概念が2023年に発表されました。三つが密接に関係しているため、心臓、腎臓、代謝のいずれかの状態が悪くなると、連鎖的にそのほかの状態も悪化します。心臓、腎臓、代謝は生活習慣病と深いかかわりのある領域であるため、生活習慣を改善することはこれらの疾患リスクの低減につながります。
✔生活習慣改善のヒント
高血圧の治療目標
年齢、病態、合併症にかかわらず 診察室血圧:130/80mmHg未満、家庭血圧:125/75mmHg未満
座位時間の短縮
長時間の座位は糖尿病や心疾患のリスクの上昇につながるといわれています。日本は諸外国に比べて座位時間が長いため、「30分に1回は立ち上がって体を動かす」ことを心がけましょう。
加齢に伴う腎機能の低下
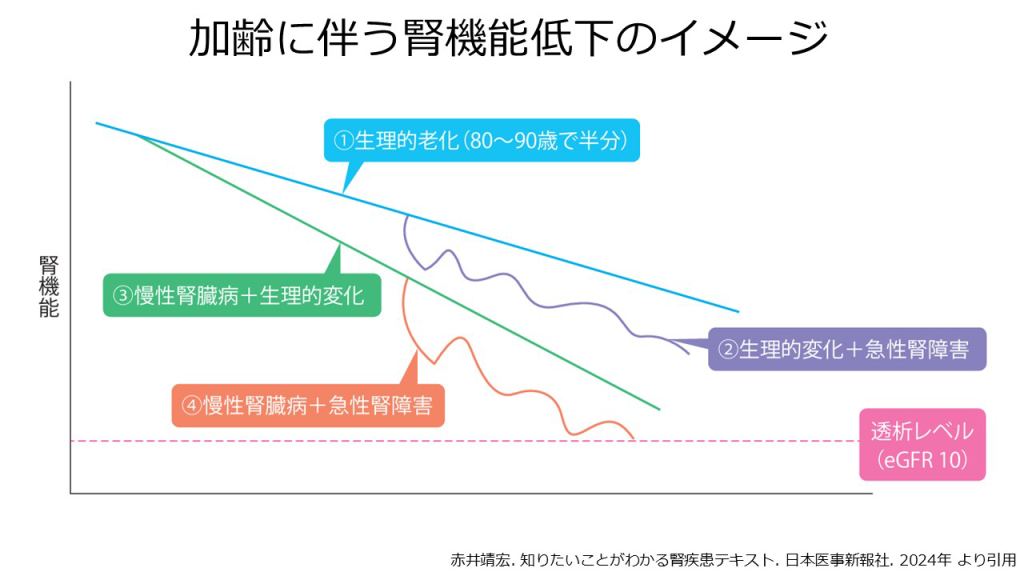
上図は加齢に伴う腎機能低下のイメージです。
①:腎機能は年齢とともに低下していき、80~90歳で働きが半減
②:加齢に伴う生理的変化によって臓器機能が低下し、急性腎障害になると腎臓の働きが大きく低下
③:生活習慣病などによってCKDになると、腎機能の悪化が加速
④:風邪や不適切な薬の服用が加わると、急性腎障害を発症し腎臓の働きがさらに悪化
腎機能を回復する再生医療は確立されていないため、早期に介入して腎機能の低下を遅らせることが重要です。
後編では、適切な食事と運動、注意すべき薬について解説します。後編の内容はこちらから!
このページの内容は2026年3月17日時点で正確な情報に基づき、情報提供のみを目的として制作されています。原因や症状・推奨される治療などは、個人差がありますので、ご自身への適応に関しては必ずお近くの医療機関、もしくは、かかりつけ医にお問い合わせください。

倉敷中央病院 腎臓内科主任部長
専門領域
腎臓病
専門医等の資格
●日本内科学会認定医、指導医
●日本内科学会総合内科専門医
●日本腎臓学会専門医、指導医
●日本透析医学会専門医、指導医
●日本病態栄養学会専門医、指導医
●日本肝臓学会専門医
●多発性嚢胞腎協会PKD認定医
(2026年4月8日公開)







