 胃がん検診を内視鏡で受けている方は、バリウム検診の方より胃がんによる死亡リスクが低いというデータが2015年に示されたことを受け、倉敷市でも2017年度から胃がん内視鏡検診が始まりました。倉敷市胃がん内視鏡検診では、これまでの検診で無視されてきた胃がんの原因、ピロリ菌の感染状態もきちんと評価されます。
胃がん検診を内視鏡で受けている方は、バリウム検診の方より胃がんによる死亡リスクが低いというデータが2015年に示されたことを受け、倉敷市でも2017年度から胃がん内視鏡検診が始まりました。倉敷市胃がん内視鏡検診では、これまでの検診で無視されてきた胃がんの原因、ピロリ菌の感染状態もきちんと評価されます。
このページでは、ピロリ菌の臨床課題について数多くの研究成果を発表している倉敷中央病院顧問で前消化器内科主任部長・副院長の水野元夫先生が、後編として倉敷市の胃がん内視鏡検診の特徴や、ピロリ菌の除菌などについて解説します。
倉敷市の胃がん内視鏡検診
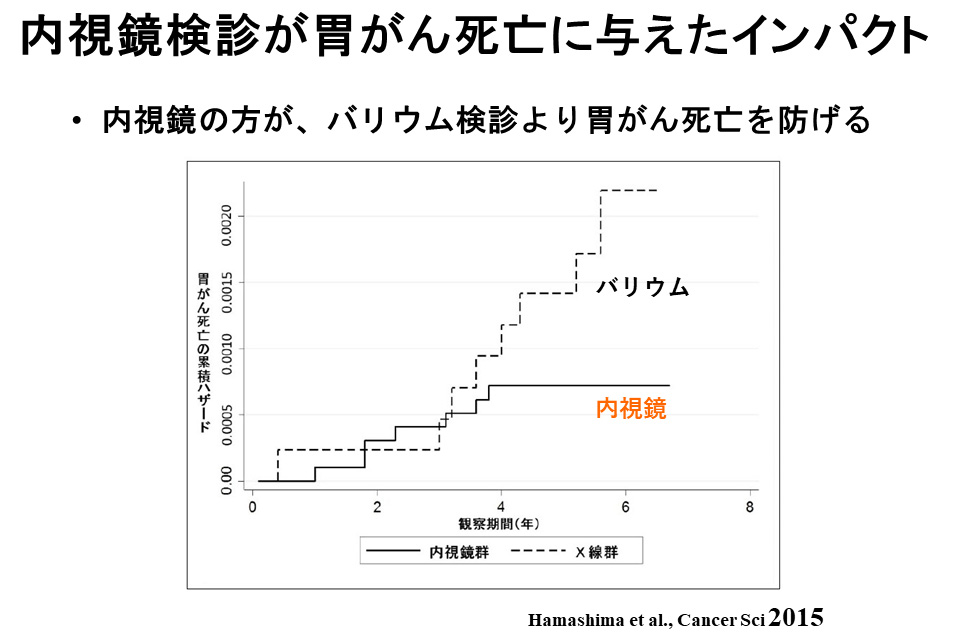
胃がんの内視鏡検診が始まった理由は、バリウム検診を受けていた人と内視鏡で検診をした人で死亡率が違うというのがはっきりしたことです。下のグラフの点線はバリウム検診を受けていた人ですが、グラフの上に行くほど亡くなられる方が増えていることを示しています。実線は内視鏡検診の人ですので、バリウム検診の人より胃がんで亡くなる方が少なく、その差も非常に大きいです。
そこで2016年に、それまで40歳以上で年に1回レントゲン検査で検診しなさい、とされていた胃がん検診は、50歳以上で年に2回、レントゲン検査か内視鏡検査かのどちらかが選べれるようになりました。ただ、これでも胃がんの原因であるピロリ菌を無視した検診であることに変わりありません。
せっかく50歳以上の方は誰でも内視鏡検診を受けられるようになったので、倉敷市の胃がん検診では内視鏡による胃がんの発見だけではなく、さらにピロリ菌の感染状態も評価することにしました。ピロリ菌の感染が分かった場合は医療機関へ誘導して除菌治療し、胃がんのリスクを低減できるような内視鏡検診のシステムを医師会や保健所の関係の方々と相談して構築しました。
具体的な内容は?
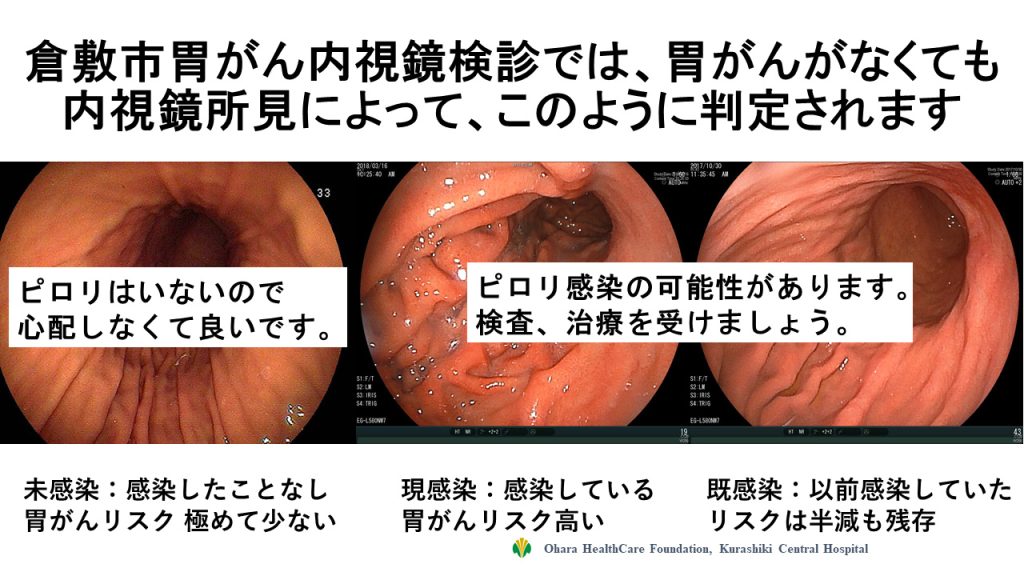
まずは問診票に、ピロリ菌検査の有無、実施時期、検査結果、陽性の場合の除菌治療の有無などを記入いただいて、内視鏡検査時に確認できるようにしました。そして内視鏡検査時には、胃がんの発見に加え、内視鏡所見からピロリ菌の感染状態を評価するようにしました。内視鏡の所見で、ピロリ菌に感染したことがない未感染の方(胃がんのリスクが極めて少ない方)と、ピロリ菌に現在感染している(現感染:胃がんリスクが最も高い方)、または昔感染して現在はピロリ菌がいない方(既感染:現感染より半減していますが、ある程度の胃がんリスクのある方)を判定することにしました。内視鏡検診で大切なのは、胃がんリスクのある人を拾い上げることですので、内視鏡検診ではピロリ菌未感染か、それとも胃がんリスクのある現感染・既感染かを判定して所見用紙に記載するようにしました。これまでの胃がん検診では、胃がんが見つからなければ「異常なし」でそのままでしたが、倉敷市の内視鏡検診では胃がんがなくてもピロリ菌感染の疑いがあれば、感染状態の確認のため医療機関の受診が勧められ、現在感染していることが確認されれば除菌治療を受けていただきます。
ピロリ菌の除菌治療をすでに受けていれば、要経過観察になります。この要経過観察は、何もしなくて良いという意味ではありません。年に1回は内視鏡検査をした方が良いということです。1年後の内視鏡検査が指示されますので、1年後もちゃんと内視鏡検診を受けてください。
このようなシステムは新しい試みでしたので、医師会の協力もいただき、胃がん内視鏡検診に携わる医療者向けの講習会を開催して2017年6月1日の検診から、ピロリ菌の感染状態を考慮した胃がん内視鏡検診が倉敷市でスタートしました。
ピロリ菌、いる?いない?
人間ドックや検診で「ピロリ菌いますよ」と言われた場合は、普通はピロリ菌が感染している状態、現感染を意味します。問題は「ピロリ菌はいません」と言われた場合です。これは2種類あります。まず、ピロリ菌に感染したことがない未感染の場合、この場合は胃がんのリスクがほとんどありません。もう一つは、ピロリ菌の除菌治療を過去に受けた方で、この方は昔感染していて今はいない既感染のグループに入ります。既感染と未感染ではリスクが大きく異なります。既感染は、現感染より胃がんのリスクは半減していますが、リスクは残存していますので、内視鏡検査による経過観察が必要な方です。「ピロリ菌はいません」と言われたから大丈夫、未感染だと思って内視鏡検査を以後受けないというのは困りますので、「ピロリ菌はいません」の意味をどちらなのかよく考える必要があります。もし、自分の状態がよく分からない場合は、遠慮なく当院予防医療プラザのピロリ菌専門外来にご相談ください。
また、既感染のほとんどの人は除菌治療を受けた人ですが、問題は除菌治療を受けていないのに、他の疾患で抗生物質を飲んだりしてピロリ菌がいなくなった人です。自然除菌、もしくは偶然除菌と言います。倉敷市の内視鏡検診では除菌治療を受けていないのにピロリ菌が消えている既感染の方でも、胃粘膜所見の違いで未感染の方と区別して胃がんリスクが判定されますのでご安心ください。

ピロリ菌の検査方法、それぞれの特徴
ピロリ菌の検査法はいろいろあり、それぞれに特徴があります。
内視鏡を使わない検査として、①抗体検査②尿素呼気試験③便中抗原測定の3種類があります。風船を膨らませて測定する尿素呼気試験と便を調べる便中抗原測定では、今現在感染しているかどうかが分かり、昔感染していたかどうかが判定できませんが、除菌治療を受けて除菌が成功したかどうかを判定するのに非常に適した検査です。血液の抗体検査は、陰性は未感染の方か昔感染していた方のどちらか、陽性なら現在感染しているか昔感染していたかのいずれかになります。今現在か、過去のことかが判別できないのがデメリットです。
このように検査の種類によってピロリ菌の感染状態の解釈が大きく異なるので、どの検査で感染の有無を判定されたのかを、よく聞いておいてください。繰り返しですが、内視鏡検査ではピロリ菌の現感染または既感染、未感染かの判断ができますので、きちっと内視鏡検診を受けることが大事です。
ピロリ菌の除菌
ピロリ菌の除菌には、ペニシリンなどの抗生物質を組み合わせて、1週間内服していただきます。
アレルギーがある場合は、アレルギーのない薬を選択しての治療はできます。その場合は専門外来で相談いただくことになります。
副作用は下痢や味覚異常がありますが、症状が強くなければお薬を続けて飲んでいただきます。整腸剤を一緒に投与して未然に防ぐようにします。皮疹はアレルギーですので、内服は中止となります。まれに、3000人から4000人に1人の割合で、突然お腹が痛くなって血便や下痢の症状が出る、薬剤起因性の出血性腸炎が起こることがあります。自然によくなりますが、腹痛が強いのでつらい副作用です。
除菌治療が終わった後、大事なことが2つあります。
一つは、除菌成功率は90%程度ですので、10人に1人はうまく除菌できない人がいます。ピロリ菌が消えているかどうかを確認するため、風船を膨らませる検査、もしくは便の検査を受けていただきます。ただ、胃薬を飲んでいると、風船を膨らませる検査では偽陰性と言って、菌が消えたように判定される恐れがあるので、胃薬の内服は確認して検査を受けてください。便の検査なら胃薬の影響はありません。
もう一つ、ピロリ菌の除菌で胃がんが完全に予防できるわけではありません。「ピロリ菌が消えて良かった、もう二度と内視鏡検査を受けなくていい」、ではなく、除菌後も内視鏡検診は必ず受けてください。
予防医療プラザでの胃がん内視鏡検診
当院の予防医療プラザでの内視鏡検診は、指より細い内視鏡を使用します。かなり細い内視鏡ですが、高精度な画像が得られます。ピロリ菌の感染状態も熟知している医師が担当し、判断が難しい場合はピロリ菌の専門外来をご案内します。検査から除菌治療、除菌判定まで一貫して行いますので、ぜひ当院予防医療プラザでの胃がん内視鏡検診をご検討ください。

倉敷中央病院顧問(前消化器内科主任部長・副院長)
専門領域
内視鏡における消化器癌の診断と治療、ヘリコバクター感染症の診断と治療
専門医等の資格
●日本内科学会指導医、総合内科専門医
●日本消化器内視鏡学会指導医、専門医
●日本消化器病学会指導医、専門医
●日本肝臓学会指導医、専門医
●日本ヘリコバクター学会H.pylori感染症認定医
(2024年7月10日公開)









