腹部大動脈瘤に対する治療
-EVAR vs. open repair-
腹部大動脈瘤(AAA)はお腹の中の大動脈が徐々に拡張し、こぶ状に膨らんでいく疾患です。ほとんどの場合は症状がなく、健康診断や他の病気の検査中に偶然見つかることが多いです。一度発症すると、大動脈瘤は基本的に拡大する傾向があり、破裂すると致死率が非常に高く、救命は困難となります(破裂後の救命率は約20%以下)。そのため、無症状の段階での発見と治療が重要です。日本の診療ガイドラインでは、瘤径が55mm以上ある場合や、症状を伴う場合には手術治療の絶対的適応(Class I)とされます。また、瘤の形状(嚢状瘤)や短期間での急速な拡大(半年で5mm以上増加)などの状態があれば、50mm以上で手術を考慮する相対的適応(Class IIa)となります。女性では体格を考慮し、45mm以上でも治療の適応となる場合があります。当院でもおおむね50mm以上を目安に、個々の症例ごとに手術適応を判断しています。
腹部大動脈瘤への治療
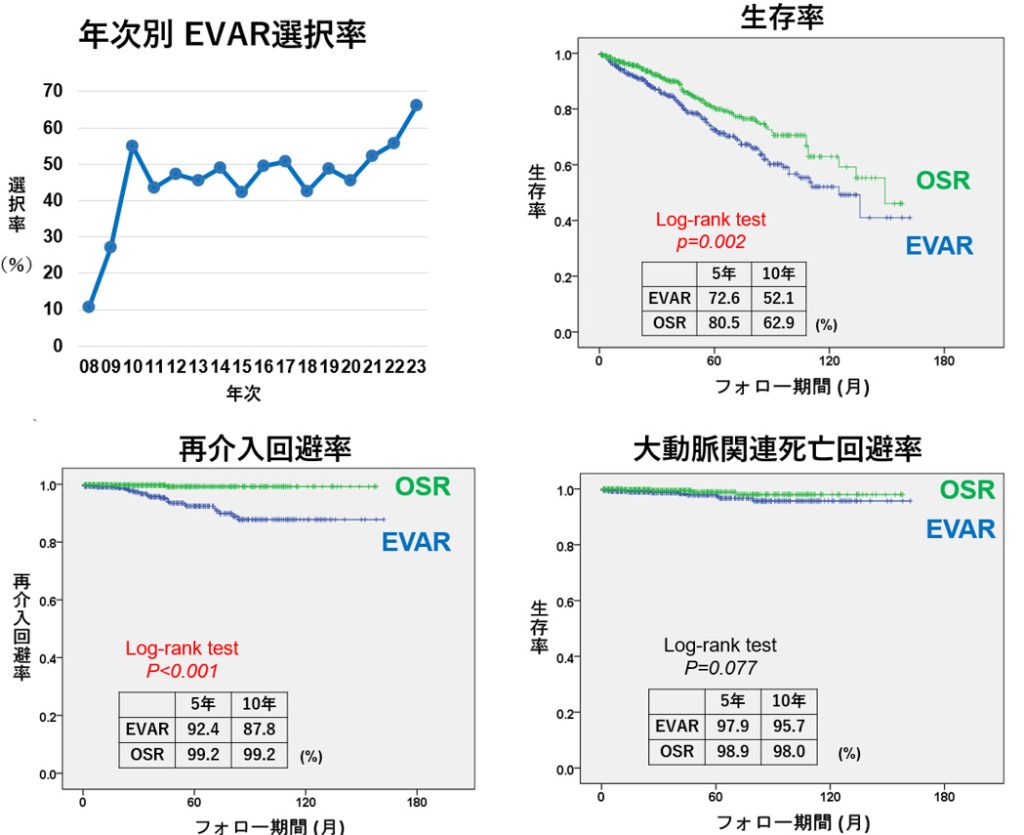
AAAの根治には外科的治療が必要で、薬物療法では進行を止めることは困難です。従来は開腹手術(Open Surgical Repair:OSR)が主流でしたが、1990年代以降、カテーテルを用いて人工血管(ステントグラフト)を血管内から留置する「腹部大動脈ステントグラフト内挿術(EVAR)」が登場し、2006年の保険収載以降、日本でも急速に普及しました。現在では約6割の症例でEVARが選択されています。
EVARは身体への負担が少なく、高齢者や合併症のある患者さんにも行いやすい方法です。RCT(無作為化比較試験)による検証でも、術後30日以内の死亡率がOSRに比べてEVARの方が低い(EVAR 0.5~1.7%、OSR 3~6.3%)ことが示されています。ただし、長期的にはEVARの方が再治療率が高く、10年経過後の優位性は低下する傾向が報告されています。そのため、10年以上の長期予後が期待される若年者や全身状態が良好な方には、OSRが推奨される傾向にあります。一方で、高齢者や手術リスクの高い患者さんに対してはEVARを適応としています。
当院の実績と治療成績
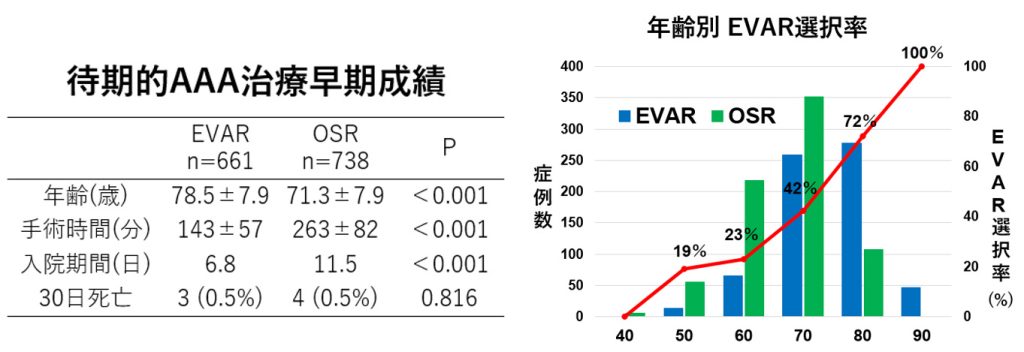
EVARを導入した2008年から2023年末までに、当院では1,594例のAAA治療を実施しました。そのうち、破裂前に待機的に治療を行った1,399例の内訳は、EVAR 661例(47%)、OSR 738例(53%)でした。EVARは主に高齢の患者さんで選択し、平均年齢はEVAR群で78.5歳、OSR群で71.3歳でした。
手術時間や入院期間はEVARの方が短く(EVAR 143分/6.8日、OSR 263分/11.5日)、身体への負担が軽いことが数値でも確認されています。一方で、5年および10年生存率はEVAR群よりもOSR群の方が高く(EVAR 72.6年/52.1年、OSR 80.5年/62.9年)、10年後の再治療率もEVARで高くなっています(10年再介入回避率:EVAR 87.8%、OSR 99.2%)。EVARでの再介入の要因として、瘤の拡大などが挙げられます。
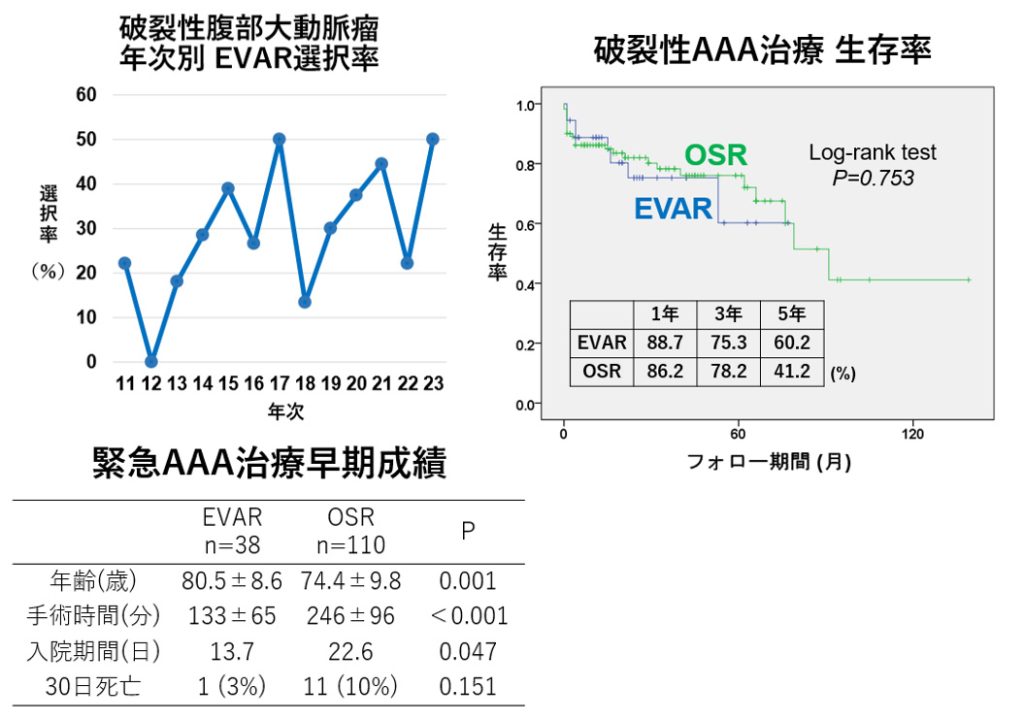
破裂性腹部大動脈瘤に対する治療
破裂してしまったAAAは緊急対応が必要で、手術成績も非破裂と比べて悪化します。従来は開腹手術が主体でしたが、EVARの導入や、ハイブリッド手術室での大動脈閉塞バルーンによる大動脈遮断などによって、救命率の改善が図られています。海外のRCT(IMPROVE、AJAX、ECAR)でも、EVARの手術死亡率はOSRと同等以上で、入院期間の短縮や生活の質(QOL)の向上、医療費の抑制効果が確認されています。
当院でも2011年以降、破裂例38例にEVARを施行しており、EVARの30日死亡率は2.6%で、OSR(10.0%)よりも低い傾向にあります(p=0.151)。中期成績でも術後3年時点での生存率は、両者で大きな差は見られませんでした。今後はさらなる症例数の蓄積と長期経過の観察が重要です。
より低侵襲な治療を目指して
高齢化や複雑な併存疾患を持つ患者さんの増加に伴い、より低侵襲かつ安全性の高い治療が求められています。当院では、鼠径部を切開せずに皮膚から穿刺してステントを挿入する「経皮的EVAR(PEVAR)」を2014年から導入しています。これにより傷が小さく、術後の痛みや合併症が軽減され、早期退院が可能となりました。
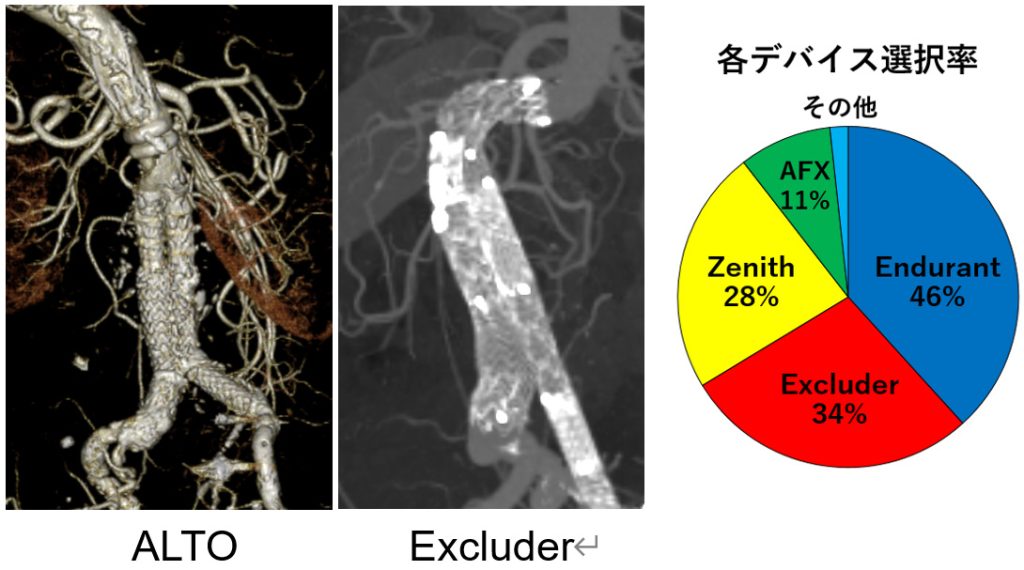
さらに、血管の屈曲や狭さに対応できる新しいデバイス(例:ALTO、Excluder active control)も使用可能になり、より多様な患者さんに安全な治療を提供できるようになっています。当院でも先駆的にこれらの新型デバイスを導入し、良好な成績を収めています。