非結核性抗酸菌(non-tuberculousis mycobacteria: 以下、NTM)とは、抗酸菌という細菌のグループのうち結核菌以外の抗酸菌を総称したもので、現在約200 種類程度が存在するとされています。NTMによる感染症を非結核性抗酸菌症(以下、NTM症)といいますが、NTMの中で、Mycobacterium aviumとMycobacterium intracellulareという菌を合わせてMAC菌(Mycobacterium avium complexの頭文字からMACと命名)と呼んでおり、NTM症のうち90%程度がMAC菌による感染症とされています。
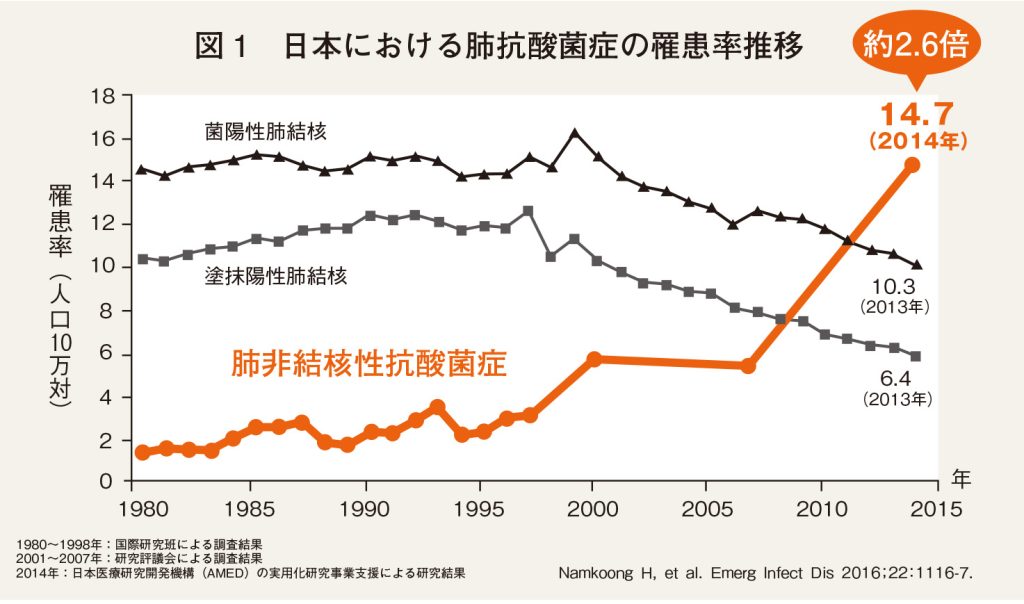
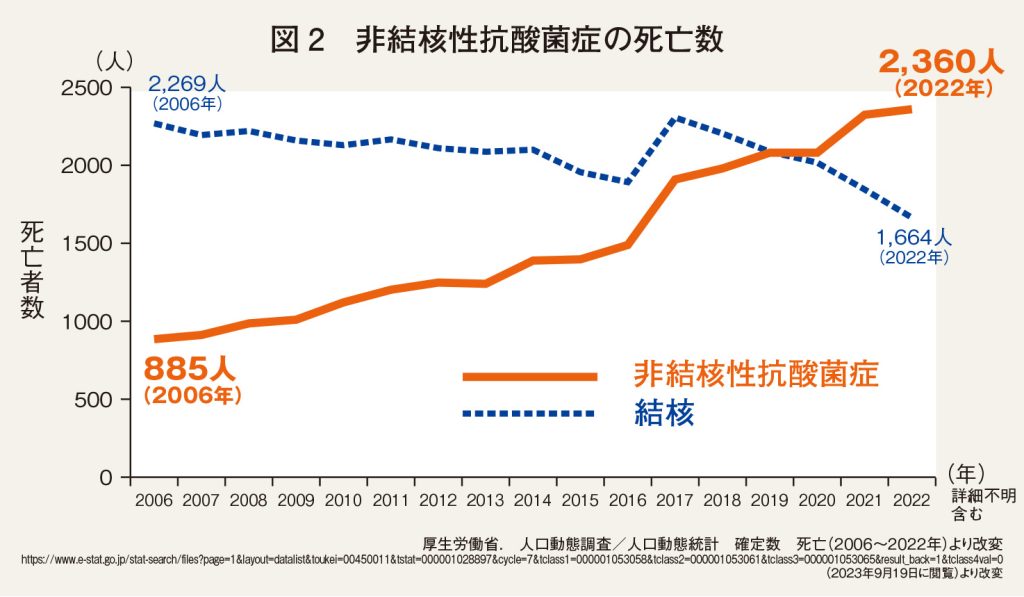
近年、NTM症は増加傾向で、2007~14年の7年間で約2.6倍に増加したと報告されており、患者数は菌が陽性となった結核患者さんよりも多いとされています(図1)。また、2020年にはNTM症による死亡数は結核よりも多くなっており(図2)、高齢化が進む日本では今後、NTM症による死亡数のさらなる増加が予想されます。
このページでは、2023年11月に発行した倉敷中央病院患者さん向け広報誌「KNEWS Vol.59」で、当院呼吸器内科の伊藤明広先生がNTM症の診断や治療方法などについて解説したページをWEBページで紹介します。PDF紙面は下記リンクよりご参照いただけます。
どんな菌が原因の病気ですか?
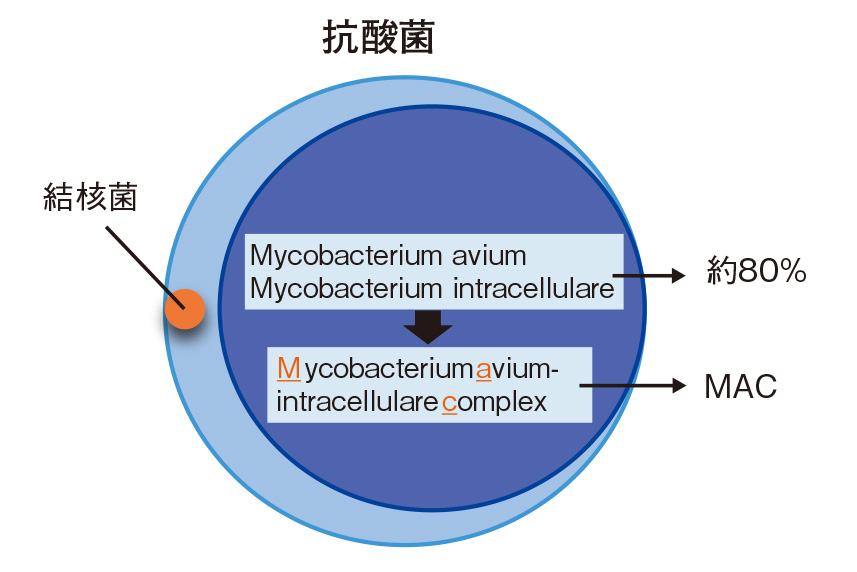 NTM症のほとんど、約8割がMycobacterium aviumとMycobacterium intracellulareという、性質の似通った2種類の菌によるものです。この2つの菌を併せてMycobacterium avium-intracellulare complex といい、その頭文字を取ってMAC症と呼ばれています。
NTM症のほとんど、約8割がMycobacterium aviumとMycobacterium intracellulareという、性質の似通った2種類の菌によるものです。この2つの菌を併せてMycobacterium avium-intracellulare complex といい、その頭文字を取ってMAC症と呼ばれています。
患者さんのなかでも、主治医から病名としてMAC症と伝えられた方もいらっしゃるのではないでしょうか。
非結核性抗酸菌(NTM)はどこにいる?
 意外と身近なところにいます。台所やお風呂などの水回り、外では池や沼、湖やプールにもいます。あとは土の中にもいます。患者さんで農作業やガーデニングを趣味にしている方も多いです。
意外と身近なところにいます。台所やお風呂などの水回り、外では池や沼、湖やプールにもいます。あとは土の中にもいます。患者さんで農作業やガーデニングを趣味にしている方も多いです。
NTMを含む土壌や粉じん、水分の摂取、切り傷などからヒトへ感染します。
どんな人がなりやすいですか?
ほかの病気でも同じことが言えますが、免疫力や抵抗力が弱っているとかかりやすいです。ただ、健康で免疫機能が正常でも、気管支が拡張してしまう「気管支拡張症」の方は、NTM症を起こしやすいと言われています。また、遺伝子の関係も指摘されています。
性別や年齢でかかりやすさに違いはある?
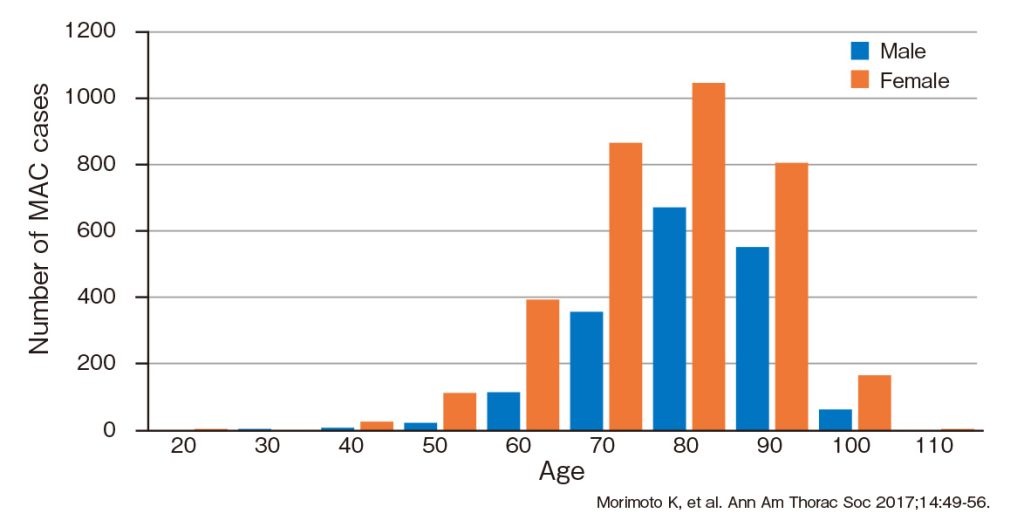
基礎疾患のない健康な中高年の女性が増えています。下のグラフの通り、ほとんどの年代で女性が上回っていて、例えば60、70歳代では男性より女性が2倍以上、患者さんが多い状態です。女性でも特に、痩せていらっしゃる方に多い傾向です。
症状は?
比較的多い症状として咳や痰がありますが、特徴的な症状として血の混じった痰が挙げられます。ほかにも息切れ、胸が痛い、身体がだるかったり、37度台の微熱がしばらく続いたりする方もいます。
特筆すべきは無症状の患者さんの多さです。下のグラフは日本の報告ですが34%、実に3人に1人は無症状です。そのため、健康診断や他の疾患の経過観察中にたまたま見つかる方もいらっしゃいます。

診断方法は?
2008年に日本結核病学会と日本呼吸器学会が示した診断基準があります。大きく2つに分けられます。
①臨床的基準
レントゲンやCTで撮影した肺の画像を見て、粒々の影や穴が空いているような空洞がないか、気管支が広がっていないかなどを診て診断します。
②細菌学的基準
患者さんの痰に、菌が含まれていないかを確認します。違う痰から2回以上同じ菌が見つかれば確定診断となります。痰を出すことが難しければ、気管支鏡と言ってカメラの検査を実施します。気管支鏡では1回でも菌が見つかれば確定診断となります。
MAC症でも患者さんにより肺の影や経過など違いはありますか?
大きく2つに分けられ、NB型といわれる結節気管支拡張型(Nodular-Bronchiectatic type)が8~9割、FC 型という線維空洞型(Fibrocavitary type)が1割という状況です。下の表の通り、FC 型の患者さんは予後が不良な傾向にあります。

治療内容を詳しく教えてください
「MAC症と診断されたらどうすればいいんですか?」と気になるかと思います。まず、病気は一般的に早期の診断と治療が基本となりますが、実はこのMAC症はそうでもありません。患者さんのなかでも、治療しなくてもほぼ無症状で肺の影が悪化をしない患者さんから、咳や痰が続いたり、血痰を認め肺の影が徐々に悪くなったりする患者さんまで、色々な経過をたどることが知られています。そのため、個々の患者さんの病状に応じて治療を行うかどうか判断しています。
治療はリファンピシン、エタンブトール、クラリスロマイシンまたはアジスロマイシンという3つのお薬の服用が基本ですが、使用するお薬の種類や量など、病状によって大きく3つに分けられています。前の設問でご紹介したNB型の中で空洞がないもの、空洞があるNB型とFC型、そして治療をしても痰から菌が半年以上にわたって出続ける難治例です。
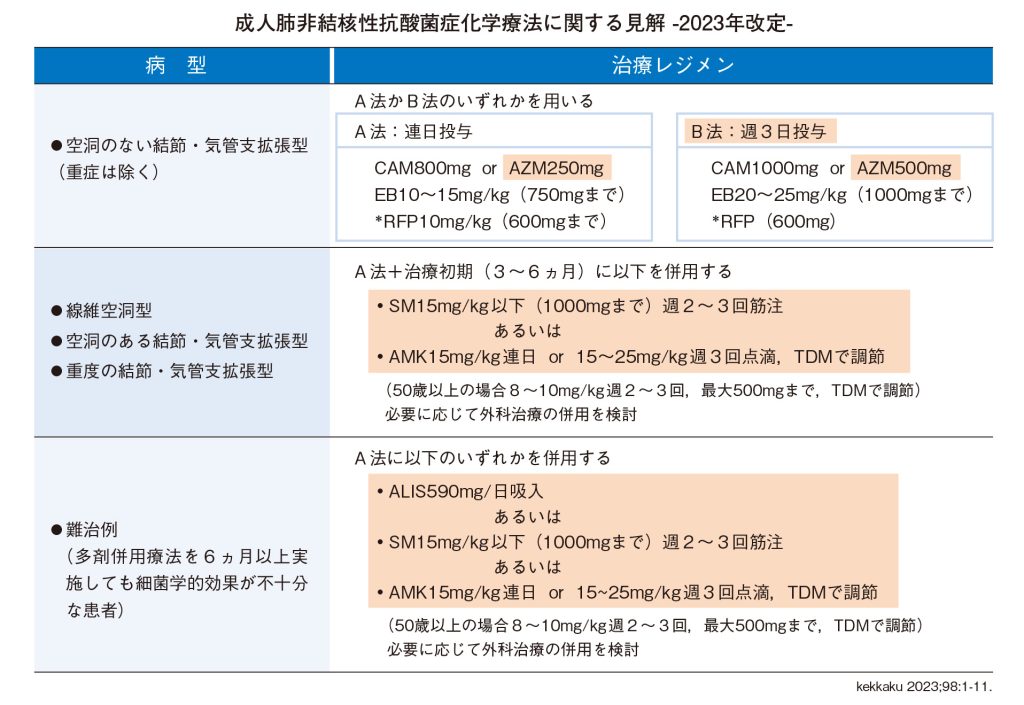
下の表は、2023年6月に日本結核・非結核性抗酸菌症学会と日本呼吸器学会が公表した見解です。これにより海外に合わせた標準的な治療が日本でもできるようになりました。具体的にはAZMと記されているアジスロマイシンというお薬が使えるようになったり、空洞がないNB型の患者さんが毎日の服用から週3日に変更されたりするようになりました。重度のNB型、FC型を含めた空洞を伴う患者さんはストレプトマイシン(SM)やアミカシン(AMK)を使いましょうと書かれています。難治例はアミカシンリポソーム吸入用懸濁液(ALIS)という吸入のお薬を使って治療します。
吸入薬とはどのようなお薬ですか?
難治性の方が対象の吸入薬ですが、アリケイスというお薬です。毎日1回、15分前後吸入していただきます。効果が出るのは約2割の患者さんではありますが、標準治療では改善しない方が対象ですので、ある程度の効果の上乗せは期待できます。始める際は、外来で説明を受けていただいた後、3泊4日の入院で薬剤師や看護師から説明を受けたり、実際に吸入したりしていただきます。この薬は高額ですので、高額療養費制度などを活用される方がほとんどです。
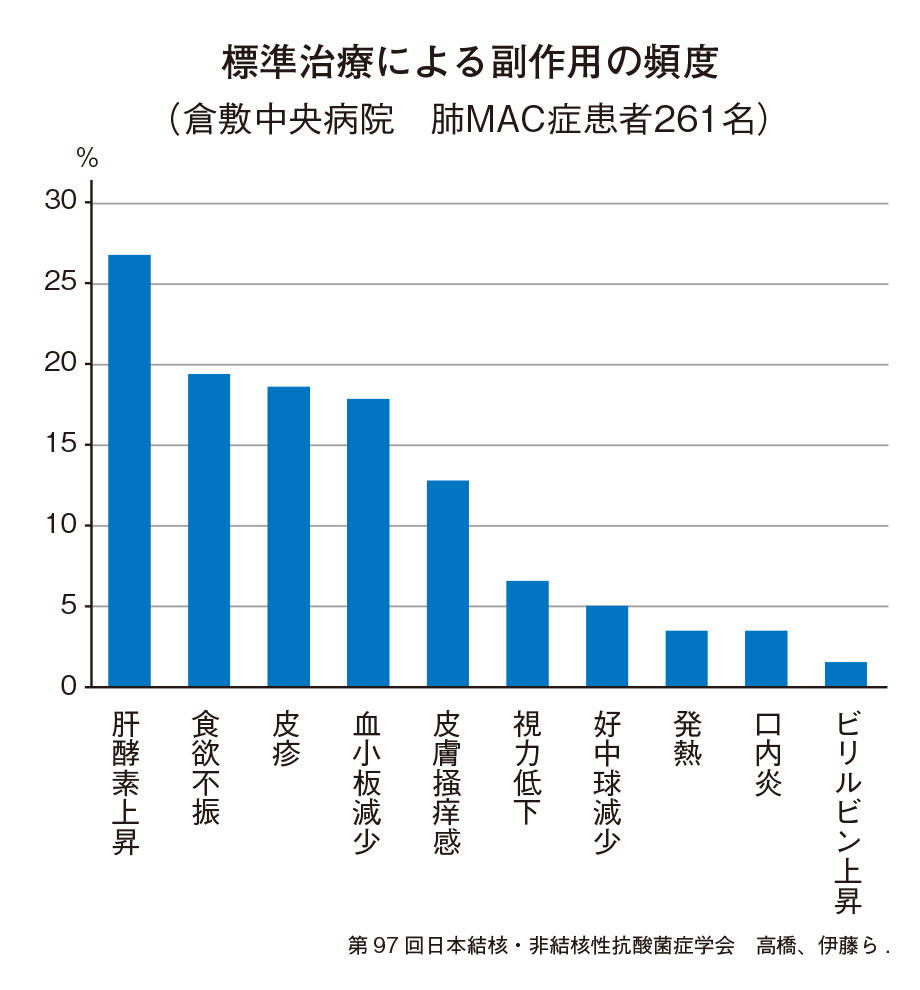
副作用はありますか?
肝酵素という肝臓の数値が上昇したり、食欲低下や皮疹、血小板が少なくなったりするという副作用が、2~3割の患者さんで出てしまう状況です。副作用のなかでも、特に視力低下は治療を継続すると元に戻らないので、早めに中止します。
治療はいつまで続くのですか?
2023年11月時点で最新のガイドラインでは、痰から菌が出なくなって最低12か月以上は服薬が必要です。ただし、患者さんによっては病状に応じてさらに長期間治療を継続することもあります。
どの医療機関でも、同じような治療が受けられますか?
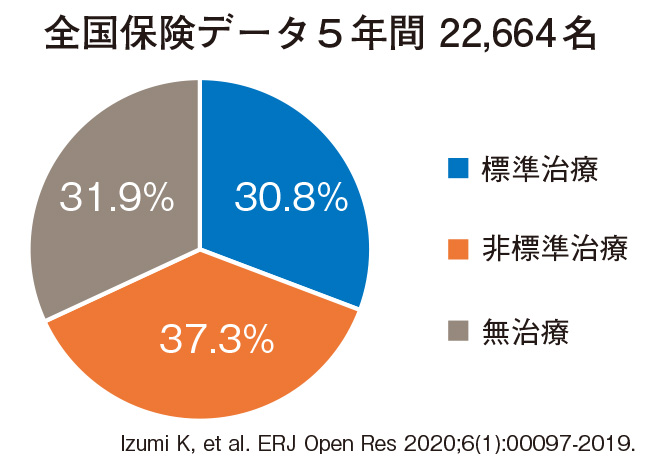
日本の保険診療のデータベースで、過去5年、22,664人の患者さんがどのような治療を受けられたのかが、下の円グラフから分かります。標準治療は約3割で、例えばお薬を1種類しか飲まれていないなど、非標準的な治療も37%で行われています。
倉敷中央病院での治療を教えてください
NTM症の啓発や標準治療の普及などを目指し、地域の医療機関と協力しながら患者さんが安心して治療を受けられる体制の整備を目的として、2022年9月に「非結核性抗酸菌症専門外来」を開設しました。
この外来では、基本的に日本や海外のガイドラインで推奨されている薬剤を選択し、3~4種類の多剤併用の標準治療を行っています。薬剤の副作用があれば、中断や変更、調整します。外科的治療が必要な場合は、当院の呼吸器外科と協力しながら治療します。
この専門外来の受診を希望される場合は、まずはかかりつけの先生にご相談をお願いします。セカンドオピニオンも受付けています。

専門外来のホームページは、下記リンクよりご参照いただけます。
伊藤先生が「実は結核よりも多い非結核性抗酸菌症の最新治療」と題して、NTM症について解説した講演会の動画を倉敷中央病院広報室のYouTubeチャンネルで公開しています。
この紙面では収まりきらなかった内容、さらに深堀した内容もありますので、ぜひ下記のバナーよりご覧になってください。

倉敷中央病院 呼吸器内科部長
専門領域
呼吸器一般
専門医等の資格
●日本内科学会総合内科専門医、指導医
●日本呼吸器学会専門医、指導医
●日本感染症学会専門医、指導医
●日本化学療法学会抗菌化学療法認定医
●日本結核・非結核性抗酸菌症学会結核・抗酸菌症指導医
●インフェクションコントロールドクター
(2024年8月2日公開)









