呼吸器内科
非結核性抗酸菌症専門外来
非結核性抗酸菌症は、近年増加の一途をたどっており、今後も増加することが予想されている疾患です。そのため、呼吸器専門医だけでなく非専門医でも診療する機会が増えていくと考えられます。
当院呼吸器内科では、非結核性抗酸菌症の啓発や標準治療の普及などを目指し、地域の医療機関と協力しながら患者さんが安心して治療を受けられる体制の整備を目的として、「非結核性抗酸菌症専門外来」を開設しました。
| 診療予定日 | 毎週火曜日午後 |
|---|---|
| 担当医 |
伊藤 明広 |
非結核性抗酸菌症について
非結核性抗酸菌
非結核性抗酸菌とは、抗酸菌という細菌のグループのうち結核菌以外の抗酸菌を総称したもので、現在約200種類程度が存在するとされています。非結核性抗酸菌による感染症を非結核性抗酸菌症といいますが、非結核性抗酸菌の中で、Mycobacterium aviumという菌とMycobacterium intracellulareという菌を合わせてMAC菌(Mycobacterium avium complexの頭文字からMACと命名)と呼んでおり、非結核性抗酸菌症のうち90%程度がMAC菌による感染症とされています。
患者数・死亡数の推移
近年、非結核性抗酸菌症は増加傾向であり、2007年から2014年までの7年間で約2.6倍に増加したと報告されており、患者数は菌が陽性となった結核患者さんよりも多いとされています(図1)。
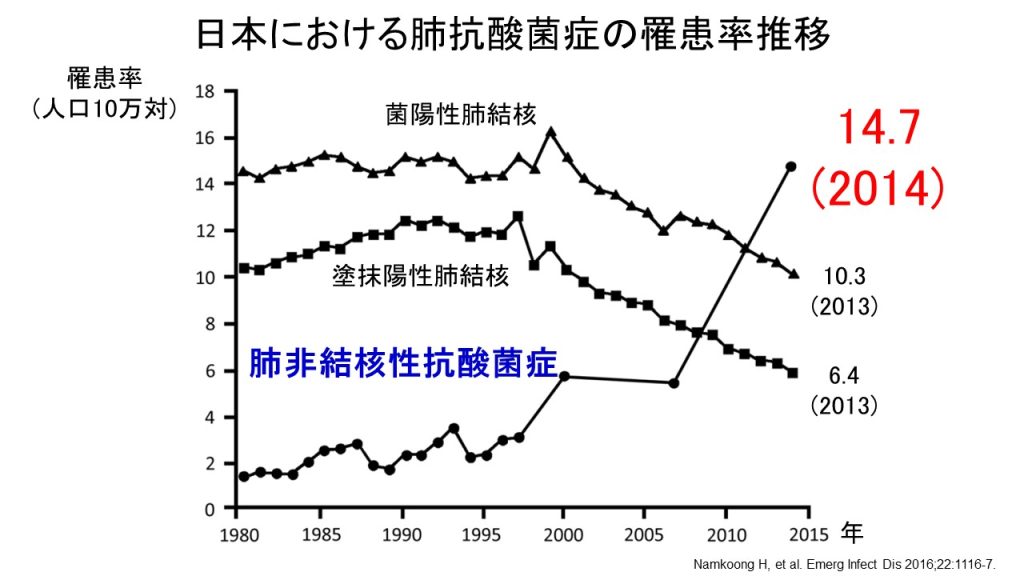
図1
2020年には非結核性抗酸菌症による死亡数は初めて結核による死亡者数を超え、その後その差はさらに広がっており(図2)、高齢化がすすむ日本において今後非結核性抗酸菌症による死亡者数のさらなる増加が予想されます。
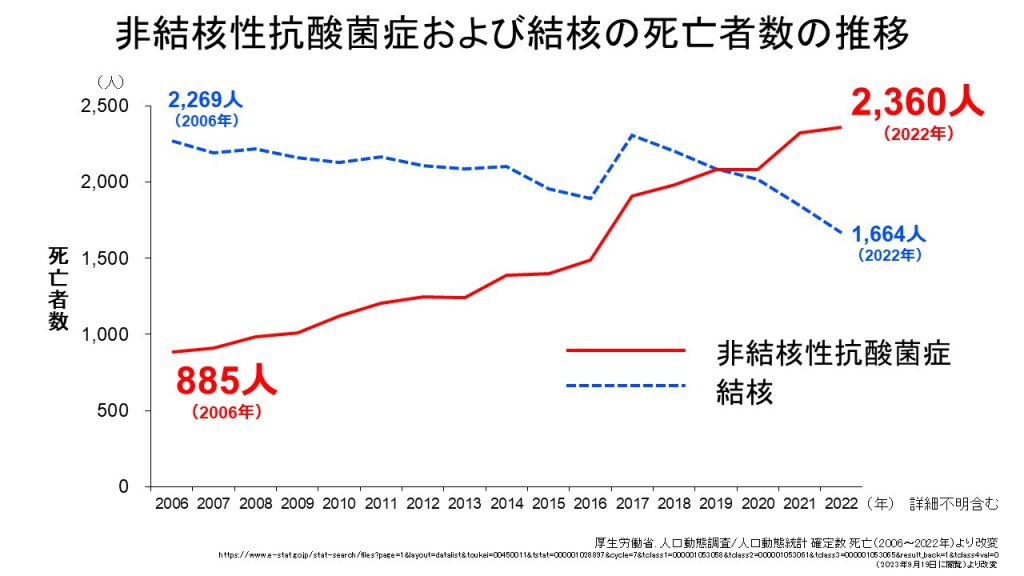
図2
肺MAC症
非結核性抗酸菌症の中で肺にMAC菌が感染する肺MAC症の患者さんが多くを占めており、非結核性抗酸菌症患者さんの予後を改善するためには今後肺MAC症患者さんに対する対策がさらに重要になってきます。
患者さんの特徴
近年、基礎疾患をもたない健康な中高年の女性に多くみられるようになっています。
肺MAC症患者さんの多くは年単位でゆっくりと病状が進行する方が多いですが、中には週から月単位で病状が急速に進行する方や逆にほとんど病状が進行しなかったり自然に病状が改善したりと、様々な経過をたどることが知られています。
症状
ほとんど症状を認めず健診で発見される患者さんから、咳や痰、血痰などの症状を有する患者さんまでさまざまです。
治療の判断
病気は一般的には早期診断と早期治療が基本になりますが、肺MAC症は診断がついたとしても必ずしもすぐに治療を必要としないことがあり、患者さんひとりひとりの症状や検査所見、病状の程度や進行のスピードを見ながら治療の必要性を判断しています。
肺MAC症を含めた非結核性抗酸菌症の診療では、まだまだ解決しなければならない問題がたくさん残っており、以下に非結核性抗酸菌症診療の問題点について解説していきます。
非結核性抗酸菌症診療の問題点
診断
- 肺非結核性抗酸菌症の診断には、喀痰検査から非結核性抗酸菌を証明することが必要ですが、非結核性抗酸菌は結核菌と異なり土壌、浴室や台所等の水回りなどの環境中に存在する環境常在菌のため、痰から2回以上菌を証明する必要があること
- 比較的珍しい菌が証明された場合、それによる感染症かどうかの判断が難しい場合があること
- ほとんど症状がない患者さんもおられ、痰が出ない場合には診断のために気管支鏡検査が必要になる可能性があること
治療
- 治療薬が3種類から4種類と多くの薬剤が必要であり、菌種によっては入院での点滴治療を必要とすることがあること
- 適切な治療期間は明確に決まっていないが、海外のガイドラインでは痰から菌が証明されなくなってから1年以上の治療を推奨しており、日本ではより長期間の治療を行うことで治療効果が高かったというデータもあるため、少なくとも年単位のかなり長期間の治療になること
- 治療が有効かどうかは症状や画像所見の改善、痰からの菌量など総合的に判断しており、中でも痰から菌が出なくなることが重要な治療効果の指標とされていますが、日本を含めた世界中のたくさんの患者さんの検討では痰から菌が出なくなる割合は約60%と報告されており、決して治療効果は高くないこと
- 3種類以上とたくさんの薬剤を使用した治療になるため、皮疹や皮膚掻痒感などのアレルギー症状、食欲不振などの消化器症状等の副作用が出現することがあり、副作用のため治療の継続が困難になってしまう患者さんが一定数いること
管理
- 治療開始の明確な基準がないため、医師や医療機関により治療開始のタイミングが異なる可能性があること
- 治療効果があり治療を終了した後も50%程度に再発がみられること
当院における非結核性抗酸菌症診療について
患者数の推移
2006年以降増加傾向で、2013年以降は1000名以上が通院されそのうち200名以上が治療を受けています(図3)。
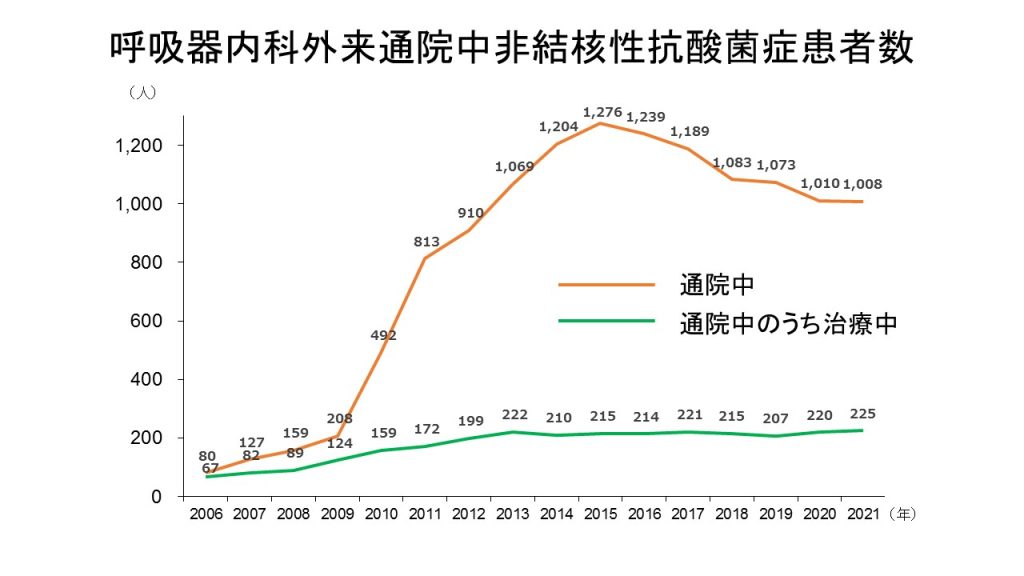
図3
治療の判断
患者さんの年齢、症状、画像所見、細菌学的検査、全身状態等をふまえ、患者さんお一人おひとりに合わせて治療を行うかどうか判断し治療を行っています。
治療
基本的に日本や海外のガイドラインで推奨されている薬剤を選択し、クラリスロマイシンなどのマクロライド系抗菌薬を含んだ3種類から4種類の多剤併用の標準治療を行っています。
治療薬のなかではクラリスロマイシンあるいはアジスロマイシンなどのマクロライド系抗菌薬が治療成功のための重要な薬剤であり、クラリスロマイシンあるいはアジスロマイシンのみの治療ではそれに対する耐性菌が出現し、治療効果がかなり下がり予後にも影響したというデータがいくつもありますので、クラリスロマイシンあるいはアジスロマイシン単剤による治療は行いません。
肺MAC症において、痰からMAC菌が6ヶ月以上続けて排出されている難治性の場合、アメリカや欧州のガイドラインではアリケイス®というアミノグリコシド系抗菌薬の吸入治療を標準治療に追加することが推奨されています。日本では2021年5月から肺MAC症に対してアリケイス®吸入が保険適応となっており、当院でも対象の患者さんには積極的に導入をすすめています。
肺非結核性抗酸菌症は、薬物療法のみでは根治が難しいとされており、病状によっては手術が望ましい場合があります。その場合、当院呼吸器外科の医師と協力しながら治療を行います。
治療期間
治療期間について定まった期間はありませんが、海外のガイドラインで推奨されている痰から菌が出なくなってから1年以上の治療を基本にしています。
一方、できるだけ長期間治療を行ったほうが治療効果が高かったという日本からのデータもありますので、患者さんの病状に合わせ治療に伴う副作用が軽い方に対してはより長期間の治療をおすすめする場合があります。
薬剤の副作用への対応
薬剤による治療開始後、全身倦怠感や食欲不振、皮膚掻痒感や皮疹などで治療継続が困難になる場合があります。副作用の内容や程度に合わせて治療薬剤の中断、変更、減量など対応していますが、すでに述べた通り肺非結核性抗酸菌症の治療は長期間になるため、薬剤の副作用を早期に発見しそれに対していかに対応するかが治療成功のポイントになります。当院では、肺非結核性抗酸菌症に対して外来で治療を開始された患者さんを対象に、外来薬剤師より各薬剤の効果や副作用の説明、外来受診毎の患者さんの状態や服薬状況の確認を行っており、多職種で連携をしながらより良い診療を目指しております。
前向き観察研究
当院呼吸器内科では肺MAC症患者さんを対象として、症状や各種検査結果を前向きに収集して検討する前向き観察研究を行っており、2015年10月より2022年9月までの約7年間で129名にご協力いただいています。
肺MAC症の治療を行っている患者さんが76名(58.9%)、そのうちクラリスロマイシンを含む多剤併用の標準治療を行った患者さんは74名(97.4%)でした(日本のナショナルデータベースにおける全国22,664名の肺非結核性抗酸菌症患者さんの標準治療の割合は45.2%と報告、Izumi K, et al. ERJ Open Res 2020;6(1):00097-2019.)。
また、治療開始後間もない患者さんを除いた74名中、痰から菌が出なくなり治療が有効と考えられた患者さんは59名(79.7%)(痰が全く出ない患者さん19名含む)で、海外の報告の60%と比較し良好な結果でした。
患者のみなさまへ
当院「非結核性抗酸菌症専門外来」受診をご希望の場合、かかりつけ医の先生を通じてご紹介していただくか、セカンドオピニオン外来の申込みをお願いします。
セカンドオピニオン外来はオンラインでも行っております。
当院にお越しいただくことなく、患者さんのご都合の良い場所で診察を受けることが可能です。
詳細はご案内ページをご確認ください。
2023年9月に当院市民公開講座「倉中医療のつどい」で当院呼吸器内科の伊藤明広先生が、「実は結核よりも多い非結核性抗酸菌症」と題して講演しました。その模様は、下記のバナーをクリックするとご覧いただけます。
また、当院の患者向け広報誌「KNEWS」では、非結核性抗酸菌症を2023年12月発行のVol.59で特集しています。下記のバナーをクリックいただけますと、解説ページに移動します。
ご相談例
- 非結核性抗酸菌症あるいは非結核性抗酸菌症疑いとして通院中の方で、ご自身の病気のことや病状について不安や心配がある
-
治療をすすめられているが治療を受けることに悩んでいる
-
治療中であるが、治療内容に不安がある
-
治療中で副作用のため困っている
-
上記以外非結核性抗酸菌症のことで相談したいことがある
医療機関のみなさまへ
当院では「非結核性抗酸菌症専門外来」にて、非結核性抗酸菌症の診断、治療、管理方法など困りごと全般についてご紹介を受け付けております。
また、セカンドオピニオンも対応しておりますので、お気軽にご紹介いただけますと幸いです。
お困りごと・ご相談例
-
診断や治療に難渋している
-
治療開始すべきか判断に迷っている
-
治療内容を相談したい
-
副作用のため標準治療ができず困っている
-
アリケイス®吸入療法の導入の必要性の判断またはアリケイス®導入を依頼したい
-
今後の管理方法などマネージメント全般
-
患者さんのご希望
-
上記以外に非結核性抗酸菌症でお困りのこと
NTM-JRC 市民公開講座動画配信のご案内
2022年11月12日、NPO法人非結核性抗酸菌症・気管支拡張症研究コンソーシアム(NTM-JRC)が第3回 NTM-JRC YouTube市民公開講座「いま急増する呼吸器感染症 ~『肺NTM症』ってどんな病気?~」をライブ配信し、現在動画が公開中です。
当院呼吸器内科 部長 伊藤明広 医師の講演「肺MAC症の治療( 副作用とアミノグリコシド治療も含めて)」も収録されています。
本講座では、「非結核性抗酸菌症」の特徴と治療法などを、患者さんやそのご家族、呼吸器感染症に不安を持つ方達に向けて、第一線の医師がわかり易く解説しています。また、日々治療に関わる医師やコメディカルのみなさまにとっても有用な内容となっています。
申込不要、視聴無料です。ぜひご視聴ください。