大動脈弁狭窄症に対する低侵襲手術「TAVI」
TAVI(経カテーテル大動脈弁留置術)は大動脈弁狭窄症に対し、胸を切らず、心臓を止めずに行う低侵襲治療です。カテーテルで人工弁を留置するため、患者さんの早期退院・回復が期待できます。
大動脈弁狭窄症とは
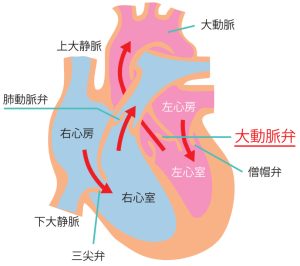 心臓は全身に血液を送るポンプの役割をしています。心臓には4つの部屋があり、それぞれ血液が逆流しないように弁(ドアのようなもの)がついています。
心臓は全身に血液を送るポンプの役割をしています。心臓には4つの部屋があり、それぞれ血液が逆流しないように弁(ドアのようなもの)がついています。
大動脈弁は、肺で酸素を取り込みきれいになった血液が、左心房から左心室を経て、全身へ送り出される通り道にある大切な弁です。この大動脈弁の開きが悪くなり、血液の流れが妨げられてしまう病気が「大動脈弁狭窄症」です。
大動脈弁の開きが悪くなる原因
大動脈弁狭窄症の主な原因は加齢です。加齢とともに、弁の組織にカルシウムが沈着し、石灰化して硬くなります。これは、血管が硬くなる動脈硬化と同じような現象です。弁が硬くなると、スムーズに開かなくなり、血液が全身に送り出されにくくなります。
心臓への影響
大動脈弁の開きが悪くなると、心臓は全身に血液を送り出すためにより強い力でポンプする必要があります。このため、心臓の筋肉は厚く(肥大)なり、心臓に大きな負担がかかるようになります。病気が進行すると心臓のポンプ機能が低下し、心不全という状態に至ります。
大動脈弁狭窄症の症状
初期に現れやすいのは、運動した時の息切れや胸の苦しさ(胸痛)です。進行すると、動悸を感じたり、足のむくみ(浮腫)が現れたりすることがあります。さらに重症化すると、脳への血流が一時的に途絶え、突然意識を失って倒れてしまう(失神)こともあります。
大動脈弁狭窄症は自然に治ることはなく、徐々に進行していきます。治療をせずに放置すると、予後が非常に厳しいことが分かっています。症状が出た後に治療のタイミングを逃してしまうと、心臓の機能が回復しにくくなる場合があるため、早期に適切な診断と治療を受けることが重要です。
大動脈弁狭窄症は、健康診断や診察時に心雑音(心臓の音の異常)を指摘されることで見つかるケースが多くあります。心臓に弁の問題があると、特徴的な雑音が聞こえます。「心雑音がある」と過去に言われたことがある方は、症状がなくても一度、心臓の詳しい検査を受けることが大切です。
大動脈弁狭窄症の検査
当院では、大動脈弁狭窄症が疑われる患者さんに対し、以下のような検査を行います。
- 心電図、血液検査、心エコー検査、胸部レントゲン:心臓の状態や全身の状態を詳しく調べます。
- 造影CT検査:TAVI治療を検討する上で重要な検査となります。血管や弁の詳しい形状を確認し、カテーテルを挿入する血管の太さや曲がり具合、弁の正確なサイズなどを詳細に評価して治療計画を立てます。
検査の結果、大動脈弁狭窄症と診断され治療が必要と判断された場合、当院ではハートチームカンファレンスという会議を行います。循環器内科医、心臓血管外科医、看護師など、さまざまな専門家が集まり、患者さん一人ひとりの状態を詳細に検討し、最適な治療方針を決定します。
TAVIの治療方法
TAVIは胸を切らず、心臓を止めずに行うため、患者さんの体への負担を最小限に抑える治療です。
- 麻酔:全身麻酔ではなく、足の付け根への局所麻酔と鎮静剤で眠った状態で行うこと多いです。
- カテーテルの挿入:主に足の付け根の太い血管(大腿動脈)から、細いカテーテルを挿入します。血管が著しく曲がっていたり、石灰化が強かったりするなど、足からの挿入が難しい場合は胸の小切開(大動脈)や頸部(頸動脈)からアプローチすることもあります。
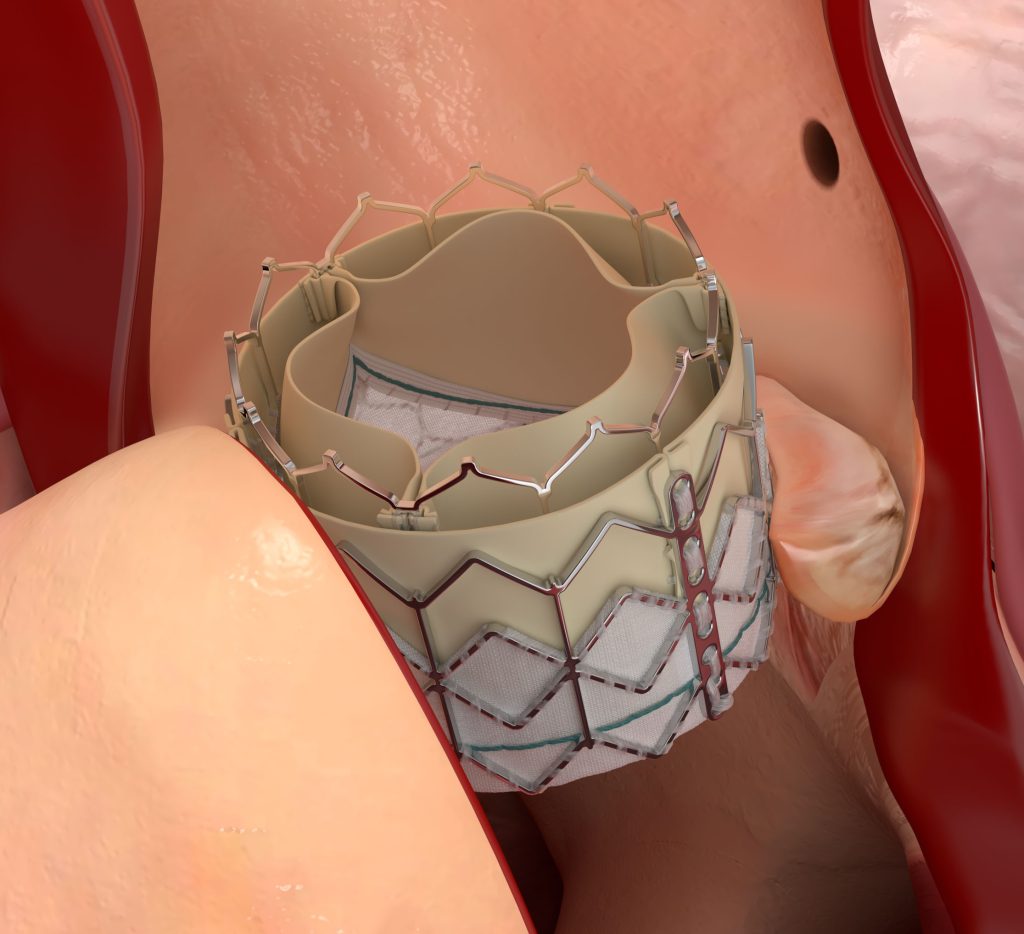
- 弁の留置:カテーテルを心臓の大動脈弁の位置まで進め、風船のように膨らませて(または自己拡張型弁で)新しい人工弁を正確な位置に広げて留置します。元々の弁は切除せず、新しい弁がその内側に押し広げて固定します。弁が適切に留置されたことを確認し、カテーテルを抜いて治療は終了です。
- 治療時間:実際の弁の留置にかかる時間は約1時間で、患者さんが検査室に入ってから出るまでの全体の時間は2時間から2時間半ほどが多いです。
TAVIの治療成績は良好ですが、脳梗塞がある一定に割合で起こることが課題の一つです。これに対して、2024年から当院では脳塞栓保護デバイスを導入しています。
TAVI治療の適応拡大
大動脈弁の治療は胸を大きく切って心臓を一時的に止め、病気の弁を新しい人工弁に交換する外科的弁置換術が標準でした。しかし、高齢で心臓以外にも持病がある方など、外科手術のリスクが高い患者さんには治療が難しいという課題がありました。そこで登場したのがTAVIです。
TAVIは当初、外科手術が困難、または手術リスクが非常に高い患者さんに対して行われていました。しかし、治療成績が向上するにつれて、その適用は段階的に拡大しています。
- 2021年からは、外科手術のリスクが低い方や透析患者さんもTAVIの適応となりました。
- 2023年からは、以前にTAVIで留置した弁が劣化した場合に、その弁の中にさらにTAVI弁を留置することも可能になりました。これにより、再度の開胸手術という大きな負担を避けることができるようになりました。
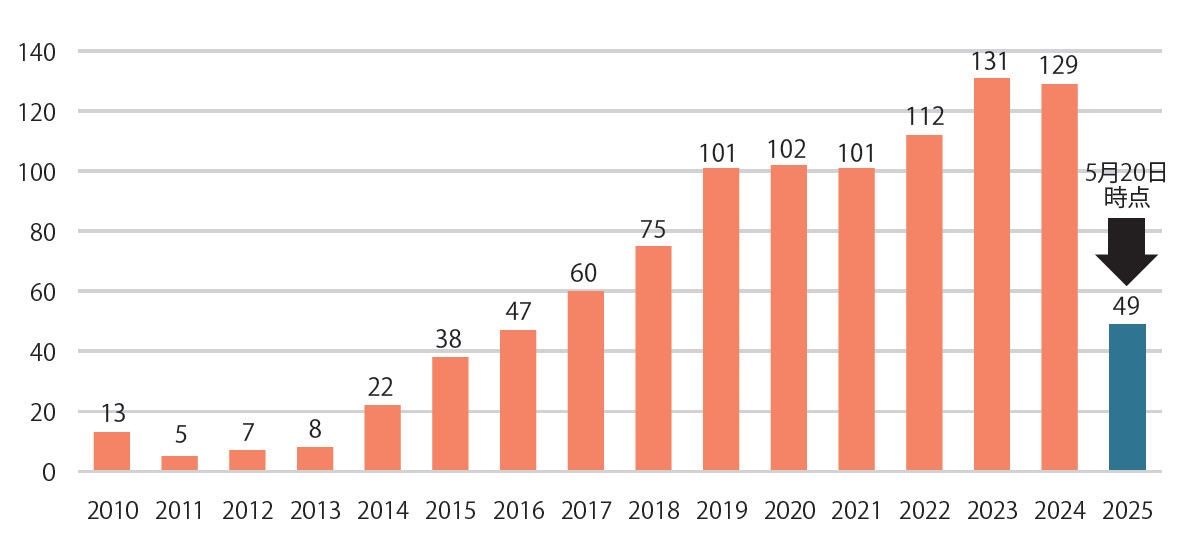
当院では、2010年の治験開始からTAVI治療に取り組み、2023年には治療件数が1000例に達しました。TAVIは現在も進化を続けており、適用がさらに広がっています。
TAVIの治療後
TAVIの大きな利点の一つは、術後の回復が早いことです。胸を切らないため、傷は足の付け根に小さく残るだけです。治療後は集中治療室での24時間の経過観察の後、一般病棟に移りリハビリを開始します。早ければ4日、通常は約1週間で退院となります。
TAVI弁の耐久性
TAVIは比較的新しい治療法であるため、長期的な耐久性については現在も研究が進められている段階です。世界で初めてのTAVIは2002年、日本での保険適用は2013年と歴史が浅いこと、また、当初は重症患者が多かったため、長期的なデータが十分ではありません。外科手術で使われる生体弁は、一般的に10年以上持つと言われていますが、TAVI弁の具体的な耐久年数についてはまだ明確な答えが出ていません。当院での症例では、10年で弁の機能が低下したケースもあれば、11年経っても弁の機能が良好に維持されているケースもあり、個人差が大きいことが分かっています。このため、現時点では、比較的若い患者さん(75歳未満)には外科手術を、80歳以上の方にはTAVIをお勧めするというのが一般的な方針となっています。