一刻を争う大動脈解離に迅速に対応できる体制を整えています
大動脈解離とは
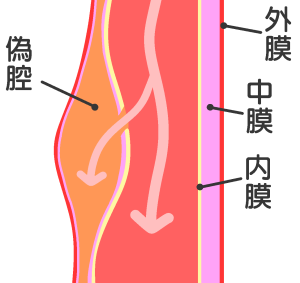 大動脈の壁は内側から「内膜」「中膜」「外膜」の3層構造で出来ています。急性大動脈解離は、この壁が裂け、血液が大動脈の壁の中に流れ込み、本来とは別の通り道である”偽腔”が生じる疾患です。
大動脈の壁は内側から「内膜」「中膜」「外膜」の3層構造で出来ています。急性大動脈解離は、この壁が裂け、血液が大動脈の壁の中に流れ込み、本来とは別の通り道である”偽腔”が生じる疾患です。
大動脈解離の症状
多くの場合、発症すると以下のように突然の激しい痛みが出現します。
- 胸や背中を引き裂かれるような激痛
- 背中や腹部へと痛みが移動する
- 冷や汗、吐き気、意識が遠のく
全身に影響が及ぶ危険のある合併症
解離が広がる範囲によって、心臓や脳、下肢など多くの臓器に障害が起こる可能性があります。
| 障害される臓器 | 起こりうる症状 |
|---|---|
| 心臓 | 心不全、心筋梗塞、心タンポナーデ |
| 脳 |
脳梗塞、意識障害 |
| 腸・腎臓 |
腹痛、腸管壊死、腎不全 |
| 下肢 | 下肢痛、下肢麻痺、壊疽 |
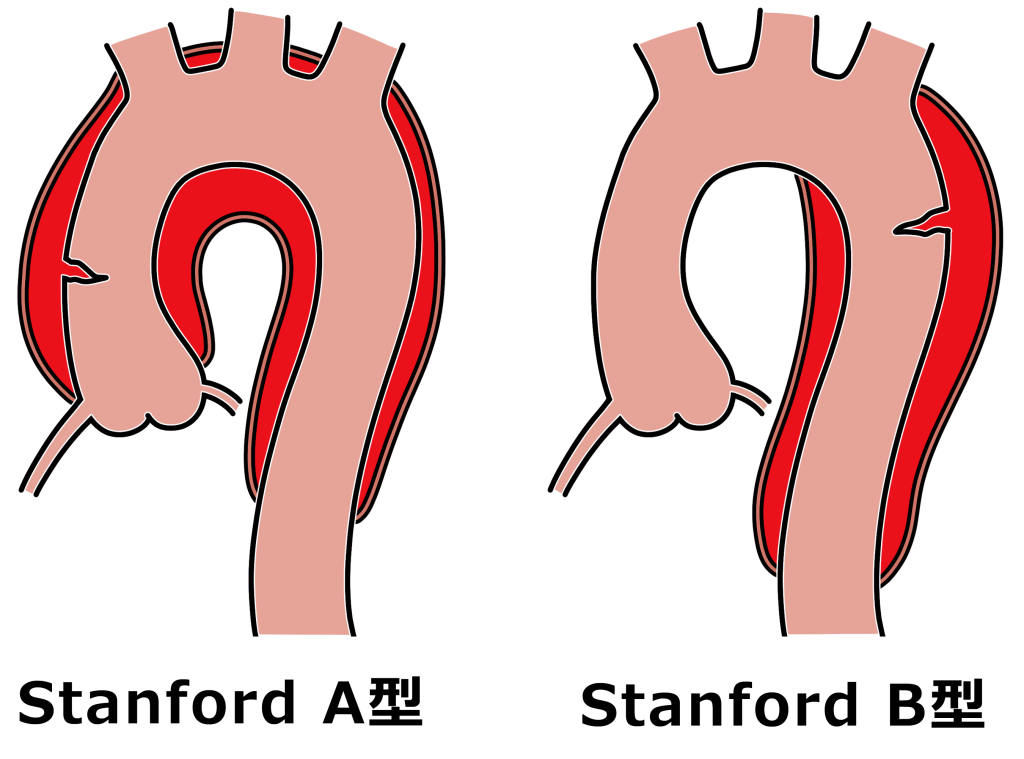
大動脈解離の分類(スタンフォード分類)
大動脈解離は、解離が”心臓に近い上行大動脈にあるかどうか”で分類されます。
Stanford A型
上行大動脈に解離があるもので、頻度としては約60~70%を占めます。最も危険で、緊急手術が原則です。治療しなければ発症後48時間以内に約50%が死亡するとされ、心臓の周りに血液がたまる心タンポナーデや大動脈弁閉鎖不全、心筋梗塞などを合併することがあります。
Stanford B型
上行大動脈に解離がなく、頻度は約30~40%です。まずは血圧管理などの内科的治療を行い、安静と降圧薬で解離の進行を防ぎます。臓器の血流障害や破裂のリスクがあれば手術やステントグラフト内挿術を検討します。
当院の大動脈解離治療
Stanford A型に対する緊急手術
全身麻酔で胸の中央部分(胸骨)を切開して手術します。解離した大動脈を切除し、人工血管に置き換えます。
手術のポイント
- 人工心肺の使用:心臓を一時的に止め、人工心肺装置で全身の血流を維持します
- 低体温循環停止:体温を下げて脳を保護しながら手術します(弓部に及ぶ場合)
- 脳保護:脳への血流を確保する工夫
- 合併手術:必要に応じて冠動脈バイパス術や大動脈弁手術も同時に実施します
手術の範囲
解離の範囲や状態によって、置換する範囲が変わります。
| 術名 | 置換範囲 |
|---|---|
| 上行大動脈置換術 | 心臓に近い上行大動脈のみを置換 |
| 弓部大動脈置換術 |
弓部(頭や脳への血管が分岐する部分)も含めて置換 |
| 基部置換術(David手術など) |
大動脈弁に近い基部も含めて置換(弁を温存することも) |
Stanford B型に対する治療
多くは集中治療室での血液管理を行いますが、以下の場合は手術やステントグラフト治療(TEVAR)を検討します。
- 破裂または破裂の危険性が高い
- 臓器(腸管、腎臓、下肢など)の血流障害がある
- 痛みのコントロールが困難
- 急速に瘤が拡大している
B型に対しては、ステントグラフト治療(TEVAR)が有効な選択肢となることがあります。身体への負担が比較的少なく、解離の進展を抑える効果が期待されます。
当院の大動脈解離治療の強み
【1】24時間365日の緊急対応
心臓血管外科医、麻酔科医、臨床工学技士、看護師など緊急手術に対応できるチームが待機し、一刻を争う大動脈解離に迅速に対応します。
【2】豊富な緊急手術
急性大動脈解離手術を年間30~40件実施しています。広域から患者さんを受け入れており、多くの症例経験を蓄積しています。
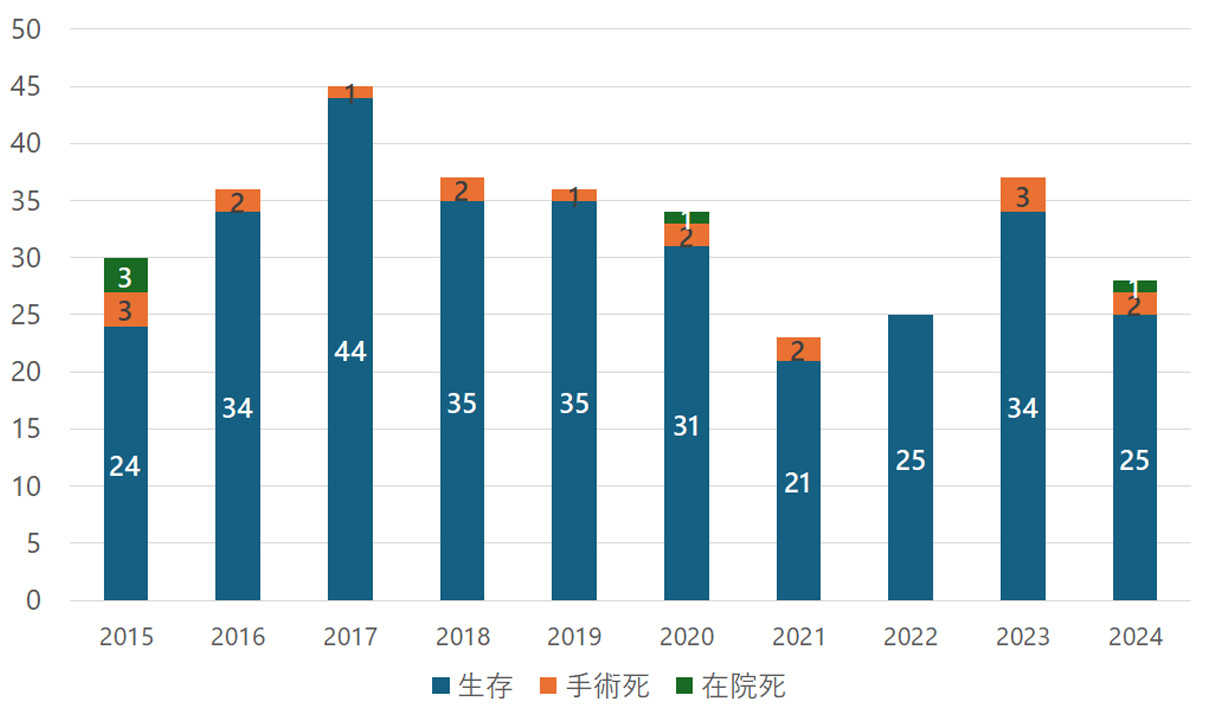
急性大動脈解離の手術成績(件)
【3】脳保護へのこだわり
大動脈解離の手術では、脳への血流の確保が重要です。当院では脳分離体外循環など複数の脳保護法を症例に応じて使い分け、脳合併症の予防に努めています。
【4】術後の長期フォローアップ体制
治療後も残存解離が拡大する可能性があるため、定期的なCT検査と外来フォローで長期にわたり患者さんをサポートします。
救急搬送
突然の激しい胸痛・背部痛は、すぐに救急車を呼んでください。
大動脈解離が疑われる場合は、救急隊から当院へ直接連絡が入り、到着前から手術準備を始めます。
治療後の生活
- 血圧管理が最重要:降圧薬を継続し、目標血圧を維持します
- 定期検査:CT検査で残存解離部を経過観察します
- 生活習慣の改善:禁煙、減塩、適度な運動
- 追加治療の可能性:残存解離部が拡大した場合は、追加手術を検討します。