眼科
診療内容
眼疾患全般をお受けしていますが、主な対象疾患は以下の通りです。
- 網膜硝子体疾患
- 黄斑疾患
- 糖尿病網膜症
- 緑内障
- 涙道疾患
- 白内障
- 翼状片、霰粒腫、内反症などの外眼部疾患
新たな試み
1)加齢⻩斑変性症、近視性脈絡膜新⽣⾎管に対する抗⾎管内⽪成⻑因⼦抗体を⽤いた治療
近年、加齢⻩斑変性など脈絡膜から異常な⾎管が発⽣する疾患に対して、⾎管新⽣を誘発する⾎管内⽪成⻑因⼦(VEGF)に対する抗体(抗VEGF抗体)を⽤いる治療が⾏われています。加齢⻩斑変性と近視性脈絡膜新⽣⾎管の治療に保険適⽤薬剤(ルセンティス、アイリーア、ベオビュ)があります。
2)網膜静脈閉塞症や糖尿病網膜症などの網膜循環障害による⻩斑浮腫に対する抗VEGF抗体の薬剤を⽤いた治療
網膜静脈閉塞症や糖尿病網膜症などの網膜循環障害による⻩斑浮腫の改善に、上記の抗VEGF抗体を⽤いた治療の有効性が報告されています。網膜静脈閉塞症や糖尿病網膜症などの網膜循環障害による⻩斑浮腫の治療に保険適⽤薬剤(ルセンティス、アイリーア)があります。
3)加齢⻩斑変性、中⼼性漿液性網脈絡膜症に対する低減照射光線⼒学的療法
ベルテポルフィンとレーザー光照射を⽤いた加齢⻩斑変性に対する光線⼒学的治療は、2004年から保険適⽤となりすでに確⽴した治療法ですが、照射するレーザーエネルギーを従来の量より少なくすることで副作⽤を低減できる可能性が⽰されています。また、難治性の中⼼性漿液性網脈絡膜症に対しても光線⼒学的療法の有効性が報告されるようになり、当科でも適応外使⽤として⾏っています が、効果や合併症などについては不明な部分があることをご理解ください。
4)新しい緑内障⼿術の導⼊
緑内障⼿術は眼圧を下降させる⼿術ですが、術式により房⽔流出路⼿術(房⽔流出路再建⼿術)と房⽔濾過⼿術に分けられます。流出路再建⼿術として、トラベクロトミーが⾏われてきましたが、近年あらたな流出路再建⼿術がいくつか開発されています。それらのうち、マイクロフックトラベクロトミー⼿術は、結膜や強膜を切開することなく⼩さな⾓膜切開から房⽔流出路の⼊り⼝である線維柱帯を切開する新しい術式です。この⼿術は、⾓膜だけの切開で⾏えること、⼿術時間が短いなどの利点があります。また、難治性緑内障に対してはシリコーン製のデバイスを用いたチューブシャント手術の件数が増加しています。
5)ベーチェット病の難治性網膜ぶどう膜炎に対するインフリキシマブ(商品名︓レミケード)による治療
ベーチェット病は、発作と緩解を繰り返す難治なぶどう膜炎で、進⾏すれば著しい視⼒低下を来します。これまでにもさまざまな治療薬が使⽤されてきましたが、従来の治療法でも充分な効果が得られないことがあります。インフリキシマブ(商品名︓レミケード)は慢性関節リウマチやクローン病の治療薬ですが、ベーチェット病のぶどう膜炎にも有効であることが証明され、眼科領域では2007年に難治性のベーチェット病に対する治療薬として保険適⽤となりました。本薬は、従来の治療法で充分な効果が得られない場合にも効果が期待できますが、全⾝的な副作⽤も起こりえますので使⽤に際しては当院の 内分泌代謝・リウマチ内科(リウマチ・膠原病外来)と協同して治療にあたっています。
加齢⻩斑変性に対する光線⼒学的療法
かつては⻄洋⼈に多くみられた加齢⻩斑変性が⽇本でも急増していますが、その傾向は続いています。この病気は視⼒の中⼼である⻩斑部に異常⾎管が発⽣し、そのために視⼒が著しく低下する疾患です。治療には通常のレーザー凝固術や硝⼦体⼿術が⾏われてきましたが、⻩斑直下にある病変については通常のレーザー凝固を⾏うと⻩斑網膜が障害されるため、その適応や視⼒改善効果が限られていました。このような⻩斑下の病変に対して開発されたのが光感受性薬剤であるベルテポルフィンと⻑波⻑レーザーを⽤いた「光線⼒学的療法(PDT)」です。2004年から保険適⽤となり当科でも精⼒的に治療を⾏ってきました。本治療はすべての⽅に有効というわけではなく、効果も限定的ではありますが、従来の⽅法では治療困難であった症例でも視⼒が維持あるいは改善される可能性があります。さらに、先に述べた抗VEGF療法が有効なことが分かってきており、これらとPDTのコンビネーション治療が⾏われるようになってきました。
白内障
⽩内障は、加齢のほか外傷、アトピー性⽪膚炎の眼症状、先天⽩内障などによって起こります。治療は⼿術ですが、現在ではほとんどの症例に⼩切開の⾃⼰閉鎖創を作成し超⾳波乳化吸引術と眼内レンズ挿⼊術が⾏われています。当科の特徴として、⽩内障が進⾏して ⽔晶体核が硬いため前述のような⽅法がとれない難症例、⾼齢あるいは全⾝疾患の合併があって術前術後の全⾝管理が難しいことが予想される症例、⽔晶体の⽀持組織が脆弱で術中合併症発⽣の可能性が⾼い症例など、難易度が⾼い⽩内障症例があげられます。また、他の眼疾患との合併例も多いため、他の⼿術(緑内障など)との同時⼿術も多く⾏っています。⽩内障単独⼿術の場合には、重篤な全⾝合併症がなく、術後の通院が可能な⽅には通院⼿術も⾏っています。 2024年の⽩内障⼿術件数は、1360件でした。
裂孔原性網膜剥離
裂孔原性網膜剥離の治療は⼿術治療ですが、いわゆる経強膜法と硝⼦体⼿術による⽅法を症例ごとの病状によって使い分けています。経強膜法は強膜側から凝固針によって網膜裂孔を凝固した後、剥離網膜下の液を強膜側から眼外に排出し、シリコンスポンジを強膜に縫い付けることによって裂孔に対応する部分の眼球壁を眼内に向かって突出させます。この処置によって網膜裂孔を含む剥離網膜を眼球内壁に密着させて裂孔閉鎖を⾏います。硝⼦体⼿術による⽅法は、硝⼦体を完全に切除したのち眼内を空気に置き換え、網膜裂孔をレーザー光凝固あるいは眼外から冷凍凝固します。術後は凝固部位が瘢痕化するまでの間、俯き姿勢をとるようにします。表1に⽰すように、硝⼦体⼿術機械と⼿技の進歩により、最近は網膜剥離⼿術に占める硝⼦体⼿術の割合が次第に増加しています(表中の、DEKは経強膜法、硝⼦体は硝⼦体⼿術を⽰します)。2024年の裂孔原性網膜剥離の⼿術は69件でした。
表1:網膜剥離手術の成績(過去10年間)
| 2015 年 | 2016 年 | 2017 年 | 2018 年 | 2019 年 | 2020 年 | 2021 年 | 2022 年 | 2023 年 | 2024 年 | |
|---|---|---|---|---|---|---|---|---|---|---|
| 硝子体(眼) | 76 | 67 | 78 | 55 | 29 | 61 | 70 | 111 | 85 | 67 |
| DEK(眼) | 14 | 7 | 1 | 1 | 3 | 2 | 1 | 3 | 7 | 2 |
| 合計 (眼) | 90 | 74 | 79 | 56 | 32 | 63 | 71 | 144 | 92 | 69 |
網膜剥離手術の成績(2024年)
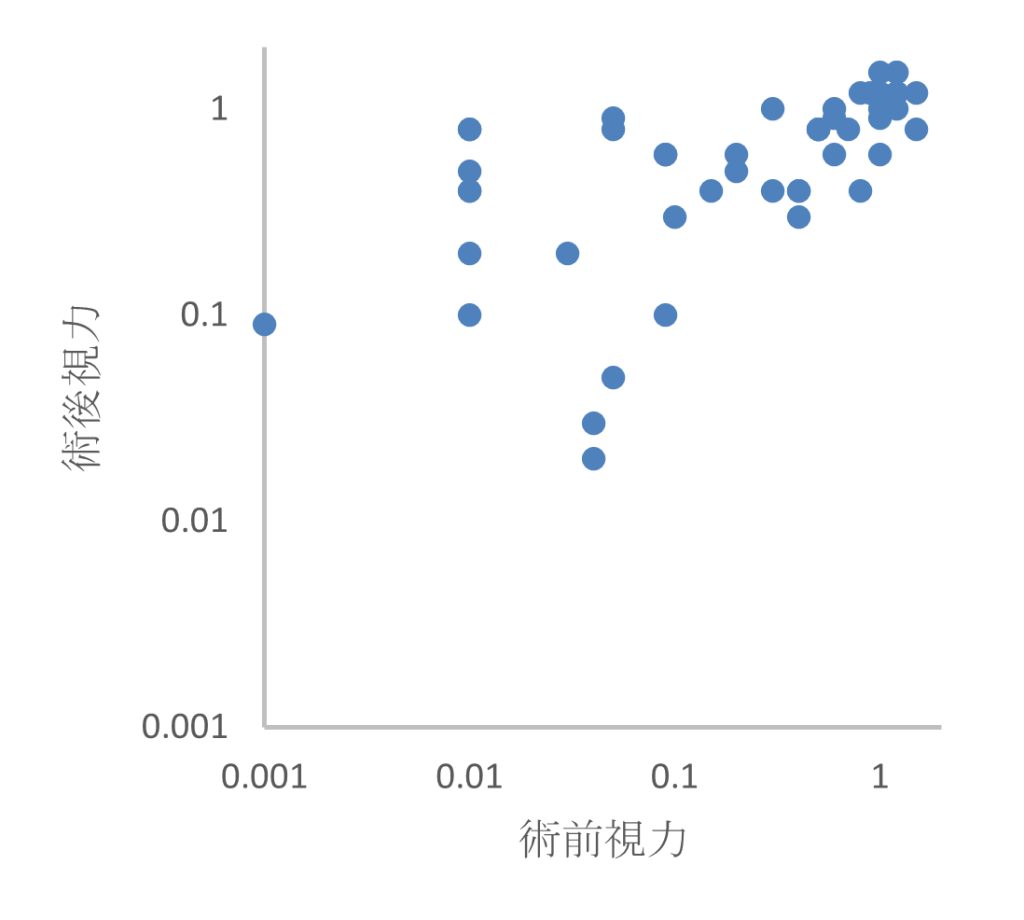
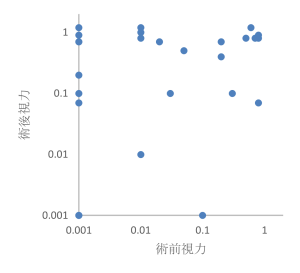
表2に2024年の網膜剥離⼿術件数と初回⼿術による網膜復位率、最終復位率を⽰します。最終的な網膜復位率は、100%でした。図1に2024年の術前術後視⼒(術後視⼒の調査時点は、術後1年以内)を⽰します。ほとんどの症例で術後視⼒改善を得ています。
表2:網膜剥離の手術成績
| 2024年 | |
|---|---|
| 硝子体手術(眼) | 67 |
| 経強膜法(眼) | 2 |
| 合計(眼) | 69 |
| 初回手術での網膜復位率(%) | 81.1 |
| 最終の網膜復位率(%) | 100 |
図1:網膜剥離術前術後視力:2024年
硝子体手術
硝⼦体⼿術は、眼内の硝⼦体を切除し、硝⼦体腔や網膜などの病変を治療する⼿術です。 裂孔原性網膜剥離、増殖糖尿病網膜症、⻩斑円孔、⻩斑前線維症、⻩斑浮腫、網膜静脈閉塞症、加齢⻩斑変性、⻩斑下出⾎、眼球の外傷や眼内異物などの治療を⾏います。
近年は、従来の器具に⽐べてより細い⼿術器具を⽤い結膜切開を⾏わず、術創の無縫合を⽬指す低侵襲な術式が⾏われるようになってきており、当科でも積極的に取り⼊れています。
2024年の硝⼦体⼿術件数は、251件でした。
特発性黄斑円孔
特発性⻩斑円孔は、特に誘引なく⻩斑部網膜に円孔が形成され視⼒が低下する疾患です。現在では硝⼦体⼿術によって治療すると⻩斑円孔を閉鎖することができます。
2024年の⻩斑円孔の⼿術件数は、7件でした。
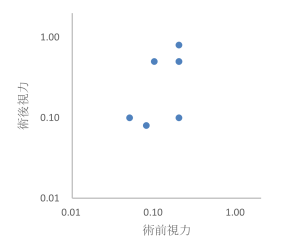
黄斑円孔の手術成績(2024年)
表3:特発性黄斑円孔術前術後視力:2024年
| 2024年 | |
|---|---|
| 手術件数(眼) | 7 |
| 初回手術での円孔閉鎖率(%) | 85.7 |
図2:特発性黄斑円孔術前術後視力:2024年
黄斑前線維症
⻩斑前線維症は、⻩斑部の網膜上に線維膜が発⽣し、これが網膜を牽引して網膜皺襞が形成される疾患です。網膜の皺のため変視症と視⼒低下が起こりますが、硝⼦体⼿術によってこの線維膜を除去することで視機能が改善します。
2024年の⻩斑前線維症の⼿術件数は、53件でした。
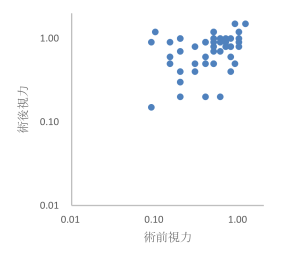
黄斑前線維症の手術成績(2024年)
図3に2024年の術前術後視力(術後視力の調査時点は、術後1年以内)を示します。
図3:黄斑前線維症術前術後視力:2024年
糖尿病網膜症
糖尿病網膜症は、以前は後天失明原因の第1位でしたが、近年、緑内障に1位の座を譲り2位となりました。しかし、依然として視⼒障害を来たす主要な疾患であることに変わりありません。糖尿病網膜症は糖尿病の罹病期間が⻑くなるほど病期が進み、適切な時期に適切な治療を⾏わないと視⼒予後が不良となるので、継続的な経過観察が必要です。網膜症が増殖期に進⾏してゆく場合は網膜レーザー光凝固を⾏います。増殖期になり硝⼦体出⾎や牽引性網膜剥離が起こった場合には、いたずらに⾃然経過にまかせると予後不良となるので適切な時期に硝⼦体⼿術を施⾏することが⼤切です。また、糖尿病⻩斑症による視⼒低下は薬物療法やレーザー治療では改善しないことも多く、その場合には硝⼦体⼿術が有効な場合があり、⼿術を⾏っています。
2024年の糖尿病網膜症に対する硝⼦体⼿術件数は、28件でした。
糖尿病網膜症に対する硝子体手術の成績(2024年)
図4:糖尿病網膜症術前術後視力:2024年
緑内障
緑内障は⾼眼圧によって視神経が障害され、視野が狭窄してゆく疾患と定義されますが、最近では眼圧がいわゆる正常範囲 (21mmHg以下)にあるにもかかわらず緑内障的な視神経乳頭の変化と視野狭窄を⽰す症例が少なくないことが注⽬され、これを正常眼圧緑内障として緑内障の⼀種と考えるようになっています。緑内障による視野狭窄は不可逆性なので、通常の緑内障はもとよりこの正常眼圧緑内障に対しても、視野狭窄が進⾏しない程度にまで眼圧を降下させることを治療の⽬標とします。
緑内障は隅⾓の状態によって閉塞隅⾓緑内障、開放隅⾓緑内障に分類し、また他疾患に付随して起こってくるものを続発緑内障として区別していますが、これはぞれぞれの病型によって治療法が異なるからです。原発閉塞隅⾓緑内障は、まず隅⾓を広げるために虹彩切開術を⾏うことが⼀般的でしたが、最近では隅⾓を広げる⽬的で⽩内障⼿術を⾏うことも提唱されています。その後、⼗分な眼圧下降が得られない場合は、眼圧降下剤の点眼やその他の緑内障⼿術を選択します。原発開放隅⾓緑内障では、眼圧降下剤の点眼による保存的治療がはじめに選択されるのが通常です。保存的治療で⼗分な眼圧降下が得られない場合、房⽔流出路⼿術(トラベクロトミー)や房⽔濾過⼿術(トラベクレクトミーなど)を⾏います。近年はチューブシャント手術の件数が増加しています。続発緑内障に対しては、原因疾患の治療によって眼圧降下が得られる場合は、眼圧降下剤を使⽤しつつ原疾患の治療を⾏います。⼗分な眼圧降下が得られない場合は、上記術式や⽑様体レーザー凝固術などの術式から、病状に最適な術式を選択して⾏います。
緑内障治療の⽬的は、視野狭窄を進⾏させないことですので、そのためには眼圧が適正に維持されているかを経過観察することが⼤切です。どの程度の眼圧が適切であるかは病状の進⾏度合いによって異なり、緑内障が進⾏すればするほど、その視野を維持するためには眼圧を低く保たなければなりません。このような考え⽅から、視野狭窄を進⾏させないための眼圧レベルを視野の状況によって設定する「⽬標眼圧」という概念が提唱されています。しかし、視野狭窄が進⾏するかしないかはその⼈ごとに異なりますので、⼀律に⽬標眼圧のみを指標とするだけでは不⼗分で、やはり視野検査を定期的に⾏うことが不可⽋です。当科では緑内障専⾨外来を設け、緑内障の⽅の経過観察を⾏っています。また、病状が安定している場合には、他院へ経過観察を依頼しています。その上で、必要な検査のみを定期的にお受けすることを⾏っています。
2024年の緑内障⼿術件数は96件でした。
主な緑内障手術の成績(2024年)
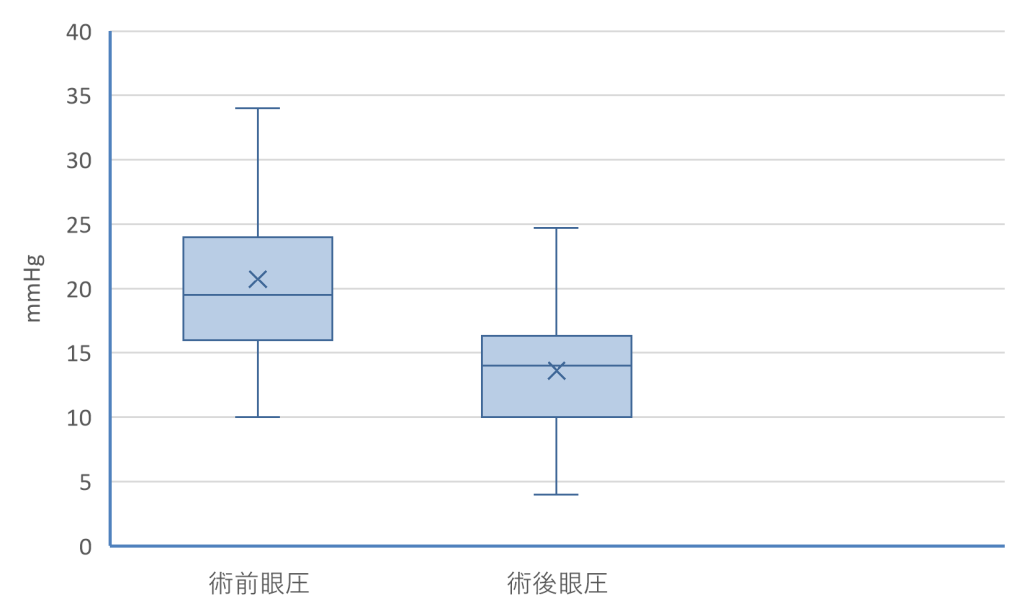
トラベクロトミー(眼内法)は、2024年は62件でした。
図5に2024年のトラベクロトミー(眼内法)の術前術後眼圧(調査時点は、術後1年以内)を示します。
図5:トラベクロトミー(眼内法) 術前術後眼圧:2024年
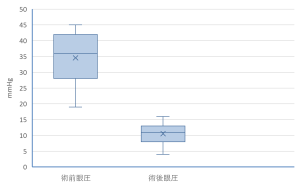
トラベクレクトミーは、2024年は7件でした。
図6に2024年のトラベクレクトミーの術前術後眼圧(調査時点は、術後1年以内)を示します。
図6:トラベクレクトミー 術前術後眼圧:2024年
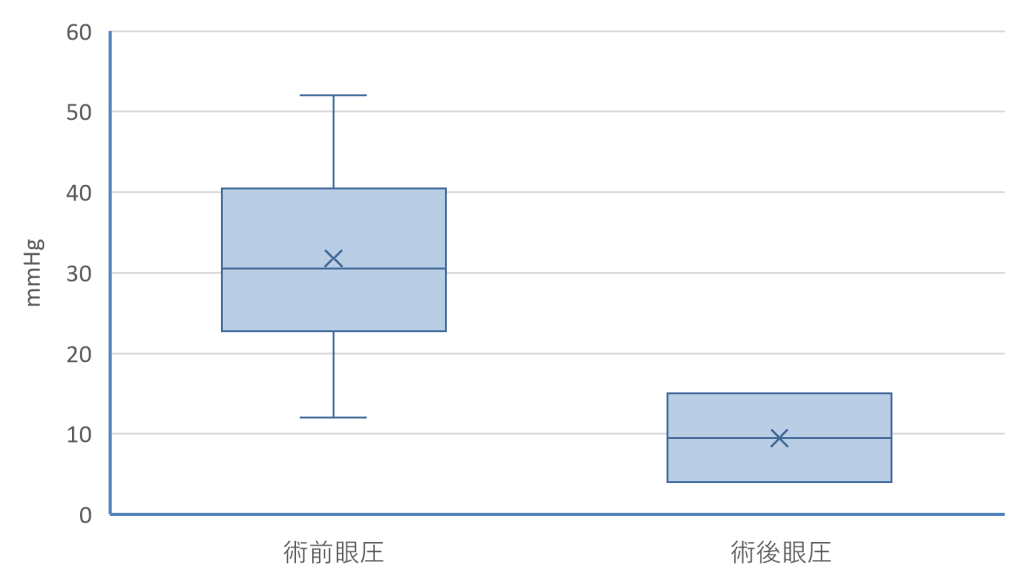
チューブシャント手術は、2024年は14件でした。
図7に2024年のチューブシャント手術の術前術後眼圧(調査時点は、術後1年以内)を⽰します。
図7:チューブシャント手術 術前術後眼圧:2024年
未熟児網膜症
未熟児の⼊院が増加傾向で、特に超未熟児の割合が増えています。これに伴い、重症の未熟児網膜症も多くなりました。網膜症が進⾏し、網膜光凝固の施⾏が必要な症例も多く、2024年は3例にレーザー光凝固を⾏いました。
角膜移植
国内の提供⾓膜は依然、慢性的に不⾜しています。
2024年の角膜移植件数は、0件でした。
その他の疾患
手術以外の目的で入院治療を行っている疾患には、視神経炎、ぶどう膜炎、眼窩蜂窩織炎、重症角膜感染症、眼内炎などがあります。