整形外科
肩・膝・スポーツ・関節鏡センター
概要

整形外科 医長
山田 俊介

整形外科 部長
兼 肩・膝・スポーツ・関節鏡センター センター部長
高山 和政
2018年5月より、倉敷中央病院 整形外科 肩関節センターを開設いたしました。
これまで以上に地域に根ざした医療、看護、リハビリテーション、地域連携ネットワークを充実させて参ります。
肩の痛みがあるからといって、必ずしも手術が必要というわけではありません。たとえば腱板が断裂していれば即手術、というわけではありません。年齢、生活習慣、利き手か否 か、などを総合的に判断し、治療方針を決める必要があります。現在、関節鏡(内視鏡)手術が発展したおかげで、肩の手術は体への負担が非常に少ないものになりました。術後のリハビリには時間を要しますが、肩の痛みが無くなることは、人生を明るく、楽しくしてくれると思います。ひとりで悩む必要はありません。
ご遠慮なく我々、肩関節センターへご相談ください。
診療内容
肩の痛みを引き起こす原因は?
肩の痛みの主な原因として ①腱板断裂 ②肩関節拘縮(いわゆる五十肩)③石灰沈着性腱板炎④変形性肩関節症、そして肩の不安定性を引き起こす⑤肩関節不安定症 が挙げられます。
これら5つに大別し、ご説明します。
① 腱板断裂とは?
【図1】
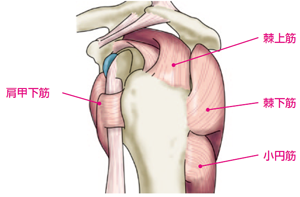
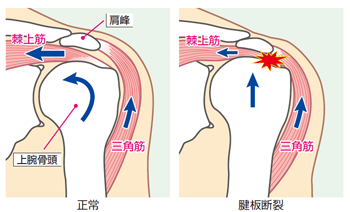
腱板とは、①棘上筋(きょくじょうきん)②棘下筋(きょくかきん)③肩甲下筋(けんこうかきん)④小円筋(しょうえんきん)の4つから成る筋群です(図1)このうち最も損傷されやすい筋は①棘上筋です。この筋は肩関節の最も上方に位置しています。腱板が断裂すると、夜に横になると痛くなる(夜間痛)、特定方向でひっかかる、肩が上がらない、といった症状が出現します。
腱板が断裂する原因として、①外傷性断裂(ケガによる断裂)②変性断裂(経年劣化による断裂)大きく二つに分けることができます。50代以下の患者さんの腱板断裂は①外傷性断裂が多く、60代以上になると②変性断裂の割合が増えます。ではどうして変性断裂は起こるのでしょう?年齢を重ねるにつれ、腱板を流れる血液の量が減少していくことがわかっています。
【図2】
また腱板は上腕骨頭と肩峰にサンドイッチされるように存在しています(図2)このため腱板は常に摩擦にさらされ易く、また腱板自体も血流の減少と共に経年的に弱くなっていることも相まって断裂すると考えられます。
腱板断裂の治療方法は?
腱板が断裂しているからといって、必ずしも手術が必要というわけではありません。患者さんの活動度、年齢、利き手か否か、外傷性断裂かどうか、など総合的に判断する必要があります。外傷性腱板断裂は、年齢にかかわらず、原則として手術による治療をお勧めしています。
【図3】
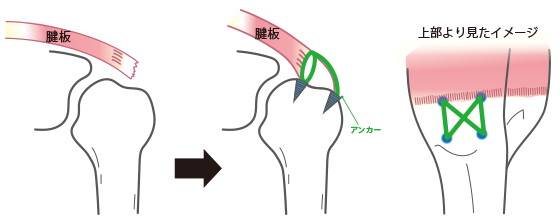
手術療法としては、主に関節鏡(内視鏡)を用いた腱板修復術を行っております。5mm程度の穴を3-4箇所あけ、断裂した腱板を修復します。手術時間は断裂のサイズや断裂腱の数にもよりますが、1時間~1時間半程度で終わります。(図3)
当院ならではの特徴としては、手術を伝達麻酔(肩だけの部分麻酔)で行っていることです。伝達麻酔は全身麻酔と異なり、手術直後から飲食や飲水、また歩行が可能です。つまりは普段の生活にすぐに戻れるということです。また麻酔自体も体に優しいため、心臓などに不安を抱えている患者さんに対しても安全に手術が可能です。伝達麻酔で肩関節鏡手術を行っている施設は日本全国でも数える程しかありません。当院では年間200件以上の肩関節鏡手術を行っています。
【図4】
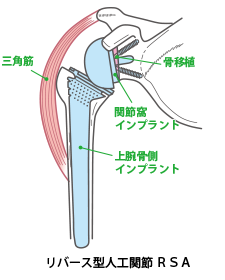
しかし腱板が弱くなりすぎて、修復不可能になってしまっている患者さんもいます。そういった場合でも上方関節包再建術-大腿筋膜張筋移植術(太ももの筋膜を肩に移植)する方法やリバース型人工関節(図4)で治療可能ですが、このような状態になる前に、しかるべき治療を受けることが大切と考えます。手術を行わずにリハビリだけを行っても、断裂した腱板が修復されるわけではありません。むしろ断裂自体は時間経過と共に広がっていきます。いたずらにリハビリを続けて手術を避けるあまり、腱板が修復不可能な状態となってしまっては元も子もありません。治療のタイミングを見極めることも私たちの役割だと考えています。
術後リハビリテーションについて
腱板断裂の治療は、手術と術後リハビリが治療の両輪と考えます。両者が違う方向を向いていては、治療は正しい方向には進めません。リハビリは入院-外来を含め、3-5か月はかかります。なかには当院が遠くてリハビリに通えないという患者さんもおられることでしょう。現在、地域連携パスというネットワーク作りに取り組んでいます。これは患者さんのお住まいの近くでリハビリを行える病院を紹介するというものです。
② 肩関節拘縮とは?
「五十肩」という名前の方が良く知られているかもしれません。拘縮(こうしゅく)とは要は「カチコチになって動かなくなってしまう」という意味です。
その特徴は、40-60歳代を中心に、明らかな原因なく発症した肩の痛みと運動障害と言えます。糖尿病や高血圧、甲状腺疾患などと関連があると言われています。
肩関節拘縮の治療方法は?
多くの場合、特別な治療を必要としません。およそ1-2年程度で自然治癒することがほとんどです。ただし、何もせず回復を待つということではありません。肩関節拘縮には3つの状態(疼痛期 拘縮期 回復期)があり、時間経過と伴に症状が変化していくことが知られています。病気の状態に応じた適切な対処が望まれます。不適切な対処法では症状を長期化させてしまう可能性もあります。
また関節鏡を用いた手術を行うことで、固くなった関節包を緩める(関節授動術)を行えば早期に治癒できますが、多くの場合において必要ありません(全体の約3パーセント程度)。
また前述したように、高血圧、糖尿病などの内科的疾患との関連が報告されております。それら内科的疾患の治療を行うことも非常に大切です。
③ 石灰沈着性腱板炎とは?
肩関節に石灰(リン酸カルシウム)がたまる病気です。どうしてたまるのかは、実はわかってはいません。外来で診察をしておりますと、「夜間に突然出現した、激烈な肩の痛み」がキーワードになります。40-50歳代の女性に多いのが特徴です。
石灰沈着性腱板炎の治療は?
まずは消炎鎮痛剤、いわゆる痛み止めがよく効きます。
腱板内に沈着した石灰成分による、腱板内圧の上昇が痛みを引き起こす原因とされています。急性期であれば、石灰成分を注射器で吸引することが可能です。
古くなって固くなった石灰成分が、肩の運動を妨げてしまうことがあります。これをインピンジメントといいます。この場合は、内視鏡を用いて石灰成分を取り除くことができます。
④ 変形性肩関節症とは?
変形性関節症とは、一言でいえば、『軟骨がすり減る病気』です。肩よりも、膝や股関節でよく知られているかもしれません。
軟骨とは、関節の間にある『ツルツル、すべすべの骨』です。どれほど『ツルツル、すべすべ』なのかと言うと、実はアイススケートのアイスリンクよりもツルツルです。
どういう理由ですり減ってしまうのか、これには色々あります。骨折などのケガ、リウマチ、感染症などが挙げられます。要は何らかの原因で、関節の摩擦抵抗が上昇してしまうと、軟骨がすり減りやすくなってしまうのです。現代の医学では、すり減った軟骨を再生させる治療法は未だ確立されていません。
変形性肩関節症の治療方法は?
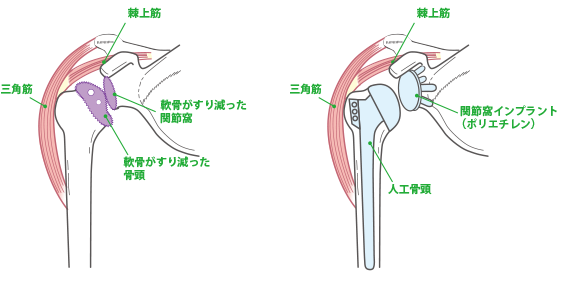
ヒアルロン酸の注射や、肩関節体操を行うことで、ある程度であれば痛みを和らげることが出来るかもしれません。しかし一度減ってしまった軟骨を増やしたり、すり減るのを食い止める効果は期待できません。膝や股関節と同様に「人工関節」を行うことが効果的です。(図5)人工関節は、早期に痛みが取れることや、関節の動きがよくなることが特徴的です。
しかし人工物ですので、耐用年数(人工関節の寿命)が あります。ですから若年者に行う場合は慎重を期す必要があります。
⑤ 反復性肩関節脱臼とは?
【図5】
『肩がはずれた』というは、しばしば耳にするケガかもしれません。肩関節は人体の中で最も大きな可動域を有しています。良く動くということは、つまりは「ゆるい」ということです。肩関節は生来、脱臼しやすい関節と言えます。
ここでは、若年期と中年期以降の肩関節脱臼に区別してお話したいと思います。
若年期の肩関節脱臼とは?
ラグビーやフットボールなどのコンタクトスポーツ、もしくは事故や転落転倒などの外傷により肩関節が脱臼することを言います。一度目の脱臼であれば、装具を用いて3-4週固定することで再発が予防できることもあります。ただし、放置してしまった場合や、再度はげしい衝撃が加わった場合には再脱臼することになります。一度抜けてしまった肩関節は非常に脱臼しやすくなる、と覚えておいてください。
脱臼を繰り返している状態を、「反復性肩関節脱臼」といいます。10-20歳代の場合、2度抜けると、80-90%は3度目の脱臼を経験することになると言われています。つまりは2度脱臼を経験したのならば、手術を行うことが推奨されます。
若年者の肩関節脱臼 治療は?
脱臼を起こす病態としては、関節窩(関節のうけ皿)に付着している関節唇-関節包-靱帯が剥れてしまうことといえます。治療としては、内視鏡を用いて剥がれた関節唇-関節包-靱帯を修復します。5㎜程度の穴を3か所設ければ治療可能です(図6)。
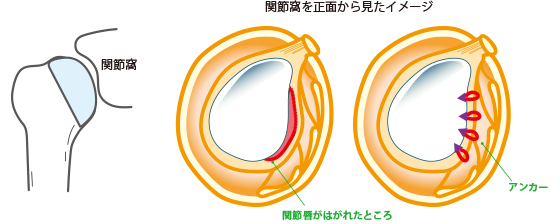
【図6】
当院ならではの特色として、伝達麻酔(部分麻酔)による手術があります。肩周囲の麻酔のみで手術可能ですので、入院は1泊2日です。金曜日に入院、そして手術を行い、翌土曜日に退院することも可能です。
しかし何度も脱臼を繰り返していると、関節窩(関節のうけ皿)の骨が痩せて小さくなってしまうことがあります。こうなると内視鏡を使った修復術のみでは脱臼を治せないこともあります。あまりにも骨が足りない場合には、烏口突起移行術(当院では関節鏡を併用したHybrid-Bristow法)が必要になることもあります。肩関節脱臼は、早めに整形外科へ相談することが非常に大切です。
中年期以降の反復性肩関節脱臼とは?
若年者の肩関節脱臼の原因は、関節唇-関節包-靱帯の損傷によるものとお話しました。
それとは異なり、中年期以降の脱臼の原因の多くは「腱板断裂」によるものです。腱板が断裂している状態においては、上腕骨頭と関節窩の安定性が損なわれてしまいます(求心性の低下)脱臼の際に、腕神経叢という首から出ている神経の束を損傷することも多く、その点からも再発予防にむけた治療が望まれます。治療としては、腱板断裂のところでお話した内容になります。
当院におけるリハビリテーションについて

運動器リハ室
熊代 功児
肩関節は、上腕骨と肩甲骨から成る関節(肩甲上腕関節)とイメージされがちです。しかし肩関節のリハビリテーションを行うにあたっては、鎖骨や胸骨、肋骨なども含めた「肩」全体を診ていくことが大切になります。肩関節の役割は、手を上に挙げるだけではありません。髪や背中を洗う動作、お尻をふく動作、服を着がえる、など日常生活のさまざまな場面で必要になります。皆さんの中には競技レベルでのスポーツ活動や、健康増進を目的としたスポーツ活動に励んでおられる方もおられるかもしれません。そういったスポーツ活動においては、肩関節はより細やかな働きを必要とします。正常な肩関節の機能を獲得することは、人間らしい豊かな生活を送る上で、とても大切といえるでしょう。
肩関節は、骨・筋肉・靱(じん)帯などの、いろいろなもので成り立っています。それらの一部が壊れてしまうだけでも痛みを引き起こす原因となり、肩は本来の動きを失ってしまうことがあります。痛みは異常な関節運動の原因に、異常な関節運動は様々な痛みの原因になるという、悪循環に陥ってしまう可能性があります。また痛みをかばうような動作を繰り返すことは、肩だけでなく、全身の筋肉や関節に悪影響を及ぼしかねません。
代表的な肩の疾患である『腱板断裂(けんばんだんれつ)』を例にしますと、腱板に断裂が生じると、痛みが生じるだけではなく、肩関節の安定性が低下してしまいます。その結果、肩関節は本来の動きを損ない、上腕骨を支える肩甲骨の動きにまで悪影響を及ぼすこともあります。当院では腱板断裂に対して、手術による治療が多く行われています。断裂した腱板は手術によって修復されますが、本来あるべき関節運動は、手術のみでは修復されません。ですから肩関節の本来の働きを取り戻すためには、リハビリテーションがとても大切になります。
患者さんによって、経過や状態は大きく異なります。患者さん一人ひとりに合わせたリハビリテーションを行うことで、本来の肩の機能を取り戻し、より豊かな日常生活を送るサポートをすることが私たちの大きな役割と考えています。
肩関節を専門とする医師と理学療法士が連携することによって、より効果的なリハビリテーションが提供できると考えています。そして患者さんが、ご自身の病態(なぜ手が挙がらないのか、なぜ痛みが出るのか、など)を理解する必要があります。一人ひとりのよりよい人生のために、医療スタッフとともに、患者さん自らも努めていただけるよう、丁寧な説明と治療を心がけています。
腱板断裂の術後看護について

3-9病棟看護師
今田 千尋
腱板断裂の手術は鏡視下腱板縫合術を主流に、リバース型人工肩関節置換術といった新しい治療方法も近年日本で行えるようになりました。医療の進歩とともに現在看護師も更に高度な知識と技術が求められています。当院で行っている手術後の看護は大きく3つに分けられます。
① 術後の痛みに対する除痛の援助
内視鏡手術のため手術の傷は小さいですが術後数日間は痛みが持続します。お薬の服薬も勿論ですが、夜間(特に就寝時)に安楽な姿勢に整えることも大切な看護の一つです。
② 腱板再断裂予防
腱板を手術で修復しても機能の回復までには数か月の時間を要します。修復したばかりの腱板はまだ脆く、過度にストレスを与えると再断裂を引き起こす可能性があります。この再断裂予防として手術後はケンバックという肩の動きを制限する装具を24時間、約1か月装着します。

装具の必要性や断裂しやすい姿勢の説明・予防行動の実践は、より良い治療結果を得るために必要不可欠となっています。
③ 装具による皮膚トラブルの予防
前述したように術後は装具の装着が必要となります。常時装着のため、日常生活の中で装具の擦れや圧によって水ぶくれができたり、皮膚が捲れることもあります。その予防法の一つとして、上半身のみの身体拭きを毎日行い皮膚の保清と観察を行っています。また皮膚の乾燥も皮膚トラブルの一因となるため保湿剤の塗布も積極的に行っています。
以上の内容を一人一人違ったアプローチで行い、患者さんにあった看護の提供に努めています。
手術・麻酔に伴う身体の負担が軽減しているとはいえ、手術による苦痛(痛みや活動の制限など)に寄り沿うことが私たち看護師の使命であると考えます。業種の垣根を超え、病院スタッフが一丸となって治療に取り組みます。
患者の皆様が少しでも安楽な入院生活が送れるよう、看護師一同お手伝いします。
地域連携ネットワークについて

地域医療連携室
森安 絵美
地域の病院・診療所で、病状に応じて必要な治療を役割分担しながら患者さんを診ていくことが、現在の医療のかたちです。安心して切れ目のない医療を受けられる仕組みの一つに地域連携パスがあります。
腱板断裂については平成29年5月より地域連携パスを作成し、急性期病院から回復期病院をへて自宅に戻るまでの治療を一貫して行うこととなりました。この地域連携により医療機関同士が治療計画を共有することで、患者さんに標準化された医療を提供できることとなります。腱板断裂の手術後2~3週間で連携病院へ転院し、日常生活を疼痛なく行えることを目標にリハビリを継続して行います。転院先ではおよそ2~3週間での退院を予定しております。病状に変化があれば、地域の医療機関よりご連絡いただき、迅速な対応が可能です。それぞれの病院の特徴を生かし協力することで、患者さんの自宅退院までをサポートしていきます。
業績:高山 和政
1. Clinical outcomes and temporal changes in the range of motion following reverse total shoulder arthroplasty.
Takayama K, Ito H.J Orthop Sci. 2022 Oct 12:S0949-2658(22)00249-4. doi: 10.1016/j.jos.2022.09.008. Online ahead of print.PMID: 36243593
2. Association between sagittal spinal alignment and postoperative shoulder range of motion following reverse total shoulder arthroplasty.
Takayama K, Yamada S, Kobori Y, Shiode H.J Orthop Sci. 2022 Sep;27(5):1002-1009. doi: 10.1016/j.jos.2021.06.006. Epub 2021 Jul 29.PMID: 3433285
3. Acromial and humeral head osteolysis following superior capsular reconstruction using autologous tensor fascia lata graft.
Takayama K, Shiode H, Ito H.J Shoulder Elbow Surg. 2022 Jul;31(7):1479-1487. doi: 10.1016/j.jse.2021.12.019. Epub 2022 Jan 19.PMID: 35065292
4. Ultrasound-guided interscalene block anesthesia performed by an orthopedic surgeon: a study of 1322 cases of shoulder surgery.
Takayama K, Shiode H, Ito H.JSES Int. 2021 Oct 12;6(1):149-154. doi: 10.1016/j.jseint.2021.08.008. eCollection 2022 Jan.PMID: 35141690
5. Clinical effectiveness of mini-open superior capsular reconstruction using autologous tensor fascia lata graft.
Takayama K, Yamada S, Kobori Y.J Shoulder Elbow Surg. 2021 Jun;30(6):1344-1355. doi: 10.1016/j.jse.2020.09.005. Epub 2020 Oct 1.PMID: 33010432
6. An anatomical study for the location of suprascapular and spinoglenoid notches using three-dimensional computed tomography images of scapula.
Takayama K, Ito H.JSES Int. 2022 May 5;6(4):669-674. doi: 10.1016/j.jseint.2022.04.002. eCollection 2022 Jul.PMID: 35813135
7. The clinical outcomes and tuberosity healing after reverse total shoulder arthroplasty for acute proximal humeral fracture using the turned stem tension band technique.
Takayama K, Yamada S, Kobori Y, Shiode H.J Orthop Sci. 2022 Mar;27(2):372-379. doi: 10.1016/j.jos.2020.12.019. Epub 2021 Feb 4.PMID: 33551329
8. Modified load sharing rip-stop technique in patients with traumatic transtendinous rotator cuff tear: Surgical technique and clinical outcomes.
Takayama K, Yamada S, Kobori Y, Shiode H.J Orthop Sci. 2021 Jul;26(4):589-594. doi: 10.1016/j.jos.2020.06.005. Epub 2020 Aug 2.PMID: 3275838
9. Evaluation of muscle strength recovery following superior capsular reconstruction using a tensor fascia lata graft: a comparison with the unaffected side.
Takayama K, Ito H.J Shoulder Elbow Surg. 2023 Aug;32(8):1681-1688. doi: 10.1016/j.jse.2023.03.016. Epub 2023 Apr 10.PMID: 37044305
10. Postoperative graft integrity affects clinical outcomes after superior capsule reconstruction using fascia lata autograft in posterior-superior rotator cuff tears: a multicenter study.
Hasegawa A, Mihata T, Yamamoto N, Takahashi N, Takayama K, Uchida A, Neo M.J Shoulder Elbow Surg. 2023 Jul;32(7):1476-1485. doi: 10.1016/j.jse.2022.12.010. Epub 2023 Jan 18.PMID: 36681104
11. Clinical outcomes and temporal changes in the range of motion following superior capsular reconstruction for irreparable rotator cuff tears: comparison based on the Hamada classification, presence or absence of shoulder pseudoparalysis, and status of the subscapularis tendon.
Takayama K, Yamada S, Kobori Y.J Shoulder Elbow Surg. 2021 Nov;30(11):e659-e675. doi: 10.1016/j.jse.2021.04.019. Epub 2021 Apr 28.PMID: 33930558
12. Association Between the Postoperative Condition of the Subscapularis Tendon and Clinical Outcomes After Superior Capsular Reconstruction Using Autologous Tensor Fascia Lata in Patients With Pseudoparalytic Shoulder.
Takayama K, Yamada S, Kobori Y, Shiode H.Am J Sports Med. 2020 Jul;48(8):1812-1817. doi: 10.1177/0363546520919956. Epub 2020 May 15.PMID: 32412850
13. Turned stem tension band technique for tuberosity repair during humeral head arthroplasty for acute proximal humeral head fracture
Takayama K, Ito H Seminars in arthroplasty. 2023 June:33(2):209-217.doi:10.1053/j.sart.2022.10.005
14. Clinical effectiveness of superior capsular reconstruction using Teflon felt graft in the elderly for pain relief: A comparison using tensor fascia lata graft
Takayama K, Ito H JSES InternationalIn Press Journal Pre-ProofPublished online: July 27, 2023
15. Both angled bony-increased offset and metal-augmented baseplates provide satisfactory bone incorporation to the glenoid in reverse total shoulder arthroplasty: a radiographic evaluation using tomosynthesis.
Takayama K, Ito H.J Shoulder Elbow Surg. 2024 May;33(5):1058-1067.
16. Comparison of the clinical outcomes and temporal changes between superior capsular reconstruction and reverse total shoulder arthroplasty in patients with irreparable rotator cuff tear without osteoarthritic change.
Takayama K, Ito H. J Shoulder Elbow Surg. 2024 Aug 8:S1058-2746(24)00549-4. doi: 10.1016/j.jse.2024.06.017. Epub ahead of print.
17. Association between the canal filling ratio and bone resorption in trabecular metal stems in reverse total shoulder arthroplasty: a radiographic analysis using tomosynthesis.
Takayama K, Ito H. JSES Int. 2024 May 30;8(5):1077-1086.
18. Turned stem tension band technique in reverse total shoulder arthroplasty for proximal humeral fracture can achieve high tuberosity healing rates regardless of the vertical sutures.
Takayama K, Ito H. JSES Int. 2024 Aug 30;9(1):155-162. doi: 10.1016/j.jseint.2024.08.186. eCollection 2025 Jan.PMID: 3898231
19. Global kyphosis of the spine influences the range of motion and deterioration of internal rotation after reverse total shoulder arthroplasty.
Takayama K, Ito H. J Shoulder Elbow Surg. 2025 Jul;34(7):1658-1667. doi: 10.1016/j.jse.2024.10.017. Epub 2024 Dec 21.PMID: 39716614
20. Short-term results of a hybrid ingrowth glenoid in anatomic total shoulder arthroplasty: a radiographic analysis for radiolucent lines and osteointegration using tomosynthesis.
Takayama K, Ichimura A, Ito H. JSES Int. 2025 May 30;9(5):1645-1652. doi: 10.1016/j.jseint.2025.05.003. eCollection 2025 Sep.PMID: 41049630
受賞歴:高山 和政
2020年度 京都大学 山室賞(京都大学整形外科研究奨励賞)
2021年度 日本肩関節学会 国際論文奨励賞
2022年度 日本肩関節学会 国際論文奨励賞
2023年度 日本肩関節学会 国際論文奨励賞
2024年度 日本肩関節学会 国際論文奨励賞
2025年 第52回肩関節学会 Best Abstract
膝関節の治療
膝関節はスポーツ以外にも日常生活での歩行、階段昇降、立ち座り動作でも常に負担がかかり、歩行時には体重の3倍の重さがかかると言われています。関節内は軟骨や半月板などのクッションとなるもの、前十字靱帯などの安定性を保つものでできています。スポーツやケガで関節内の半月板や靱帯が傷むことで痛みや不安定感の原因となります。
当院では半月板損傷や前十字靱帯損傷に対して極力負担の少ない関節鏡を用いて、手術を行っています。その他の靱帯損傷、関節鼠、軟骨損傷、膝蓋骨不安定症、拘縮、腫瘍や感染症に対しても膝関節手術を行っています。
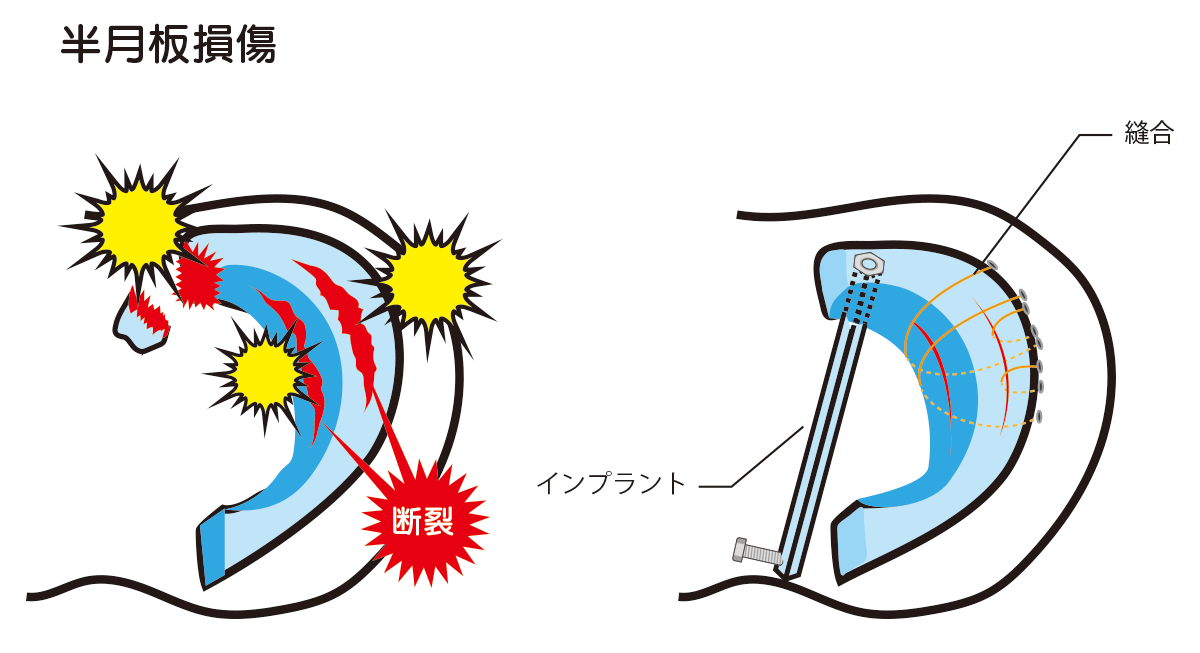
半月板損傷
半月板が損傷すると膝の伸ばしにくさ、ひっかかりの症状がでてきます。ひどいときはロッキングといって膝が固まって動かなくなることもあります。円板状半月板は10代の若者で、スポーツにより損傷します。半月板の形状が円板状で、半月板自体が傷みやすく不安定になり、ひっかかり感やロッキング症状が出やすいのが特徴です。最近では、段差を飛び越えただけの軽い動作で膝裏の急激な痛みが出てくる内側半月板後根断裂が注目されています。中高年の女性に多く、変形性膝関節症が急速に進むリスクもあるため鏡視下縫合術を選択するケースも増えています。
半月板損傷はMRIや徒手検査にて診断します。症状や半月板の不安定性が軽度であると思われる場合は保存的治療を行います。スポーツや日常生活動作でも困る場合は鏡視下縫合術を行います。
2~4か所の小切開にて特殊な器械や糸を用いて半月板を縫合します。治りにくいと言われている水平断裂やflap状断裂に対しても、フィブリンクロット(血の塊)移植を行い、治癒率を上げる工夫をしています。入院は2週間程度、術後は1か月程度で全体重をかけて歩行となりますが、四頭筋訓練を中心としたリハビリが重要であり、通院リハビリを継続します。
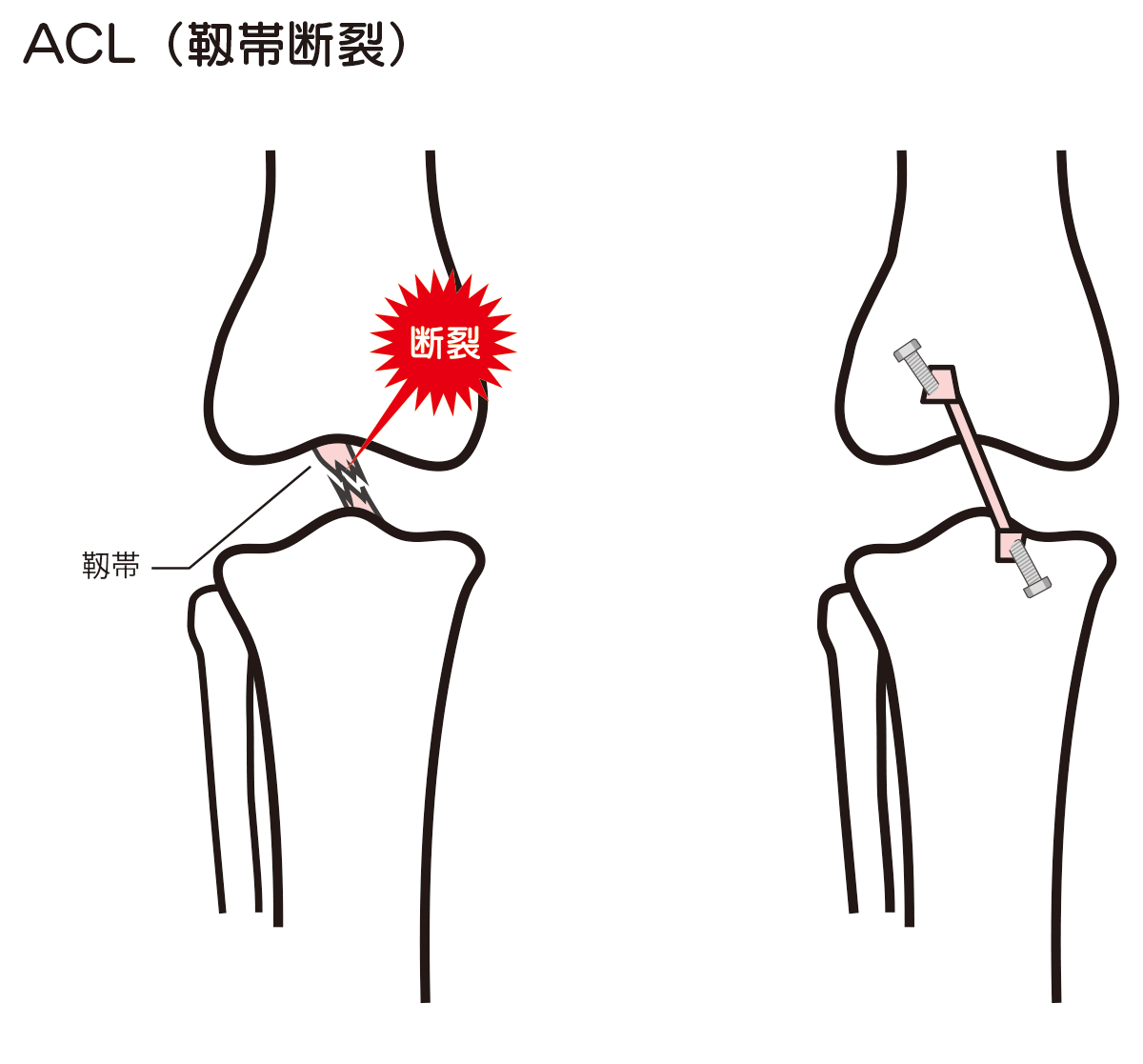
前十字靱帯損傷
前十字靱帯はスポーツの際にジャンプの着地時や、膝を捻る事で損傷します。膝崩れ、不安定感がでてくるため、放っておくとスポーツや日常生活でも支障がでてきます。二次性の変形性関節症になるリスクもあります。
前十字靱帯損傷はMRI、徒手検査にて診断します。スポーツや日常生活動作でも困る場合は鏡視下再建術を行います。
ご自身の半腱様筋腱、大腿四頭筋腱、骨付き膝蓋腱を用いて前十字靱帯を再建します。当院では、より確実性の高い骨付き膝蓋腱を用いた長方形骨孔前十字靱帯再建術を主に行っています。小切開にて骨付き膝蓋腱を採取し、関節鏡を用いて骨孔を作成しグラフトを骨孔内に通して前十字靱帯を再建します。入院は2週間程度、術後は装具装着にてリハビリを行います。術前後のリハビリも重要であり、通院リハビリを継続します。