呼吸器外科

主な対象疾患
原発性肺がんや転移性肺腫瘍などの肺悪性腫瘍、縦隔腫瘍、肺嚢胞症・気胸などの嚢胞性肺疾患、肺真菌症・肺抗酸菌症・膿胸・縦隔炎等の炎症性疾患、胸部外傷、肺分画症、手掌多汗症など多岐にわたる手術を実施しています。
肺がん治療
現状
現在、日本における癌死亡者数のうち肺がんが約5分の1を占め、癌の臓器別死亡者数では第1位となっています。早期肺がんは症状がほとんど無く発見されにくいことが挙げられます。実際、自覚症状が出現してから受診される患者さんの割合はいまだ多く、この段階になると手術単独では根治が難しい場合がほとんどです。一方検診などで自覚症状なく偶然発見された場合などは、手術により根治が得られる可能性が十分にあります。
治療内容
当科での肺がん手術数(Fig.1)、肺癌手術数とアプローチ方法(Fig.2)、5/10年生存率(Fig.3)を示します。
病期に応じて治療方針を検討しますが、原則として病巣を含む肺葉切除およびリンパ節郭清を行います。早期肺癌で腫瘍径が2cm未満であれば、肺機能の温存を考慮し、肺区域切除を選択する場合もあります。その場合は、術中にリンパ節転移の有無を調べ、根治性を担保していきます。
また、手術適応についても、年齢での制限はなく患者さんの全身状態や合併症、治療へ意欲や家族などの周囲のサポートを考慮し、患者さん本人やご家族との相談のうえ、治療方針を決定しています。


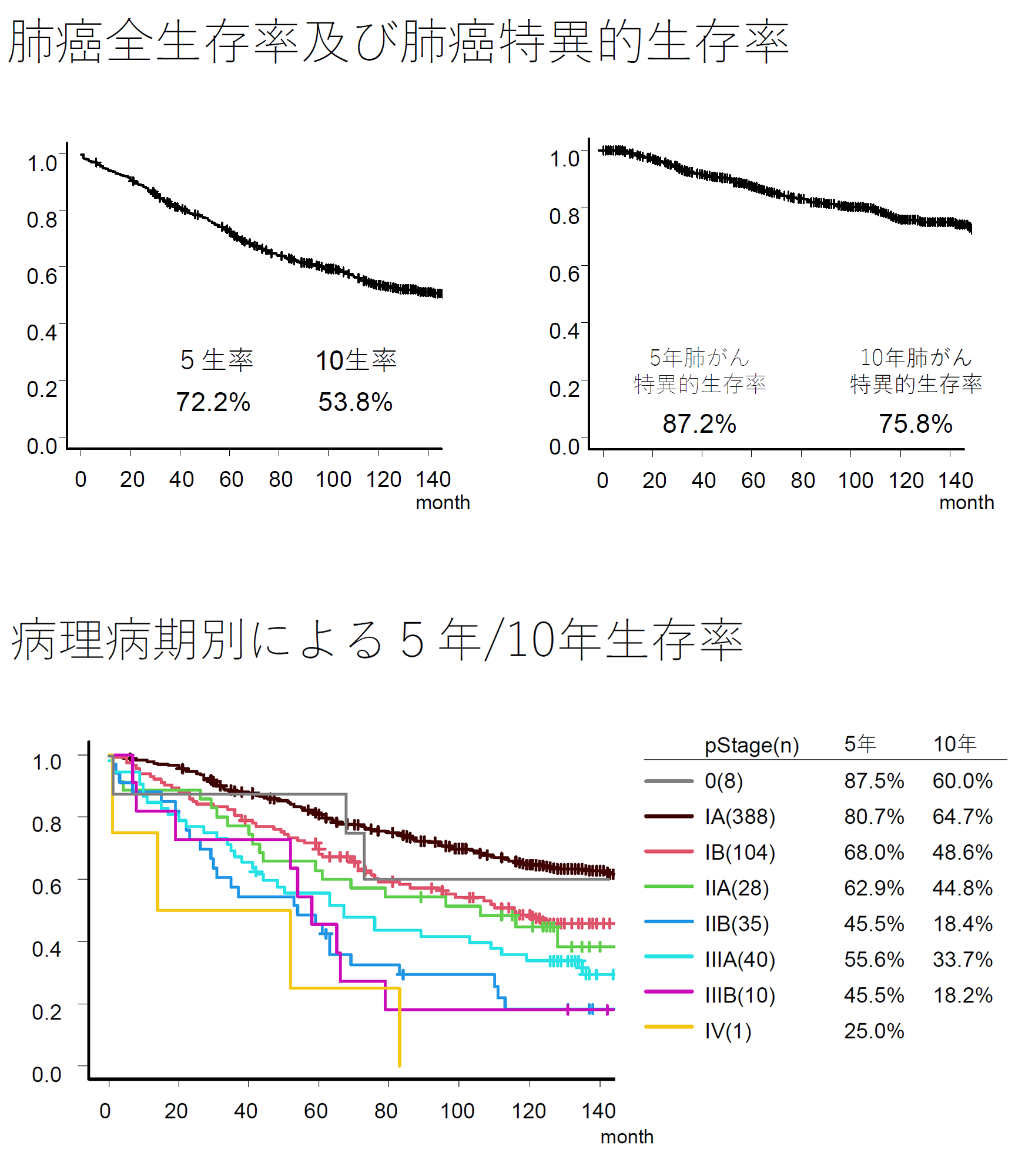
Fig 3. 肺癌切除症例術後生存率(2008~2010年)606例
当科で施行した初回肺癌手術からの10年生存率です。全病期を含めた肺癌特異的10年生存率は75.8%と良好でした。
手術アプローチ
1.胸腔鏡下手術
ステージⅠ期の肺がんに対しては完全胸腔鏡下手術を施行しています。当科では多孔式胸腔鏡(腋窩に3cmの皮膚切開と他に1~2cm程度の皮膚切開を2か所の、計3つの孔で内視鏡視野で行う手術,Fig 4)、単孔式胸腔鏡手術(腋窩に4cmの皮膚切開のみで行う手術,Fig 5)、ダヴィンチ手術(ロボット支援下手術, Fig 6)。最近では、特に単孔式手術やダヴィンチ手術の割合が徐々に増加しています。ただし、術中所見(癒着や高度の分葉不全、術中迅速診断でリンパ節転移が確認された場合など)によっては皮膚切開を延長する可能性もあります。術後創部痛は標準開胸と比較して軽く、手術侵襲も小さく、術後5-7日程度で退院可能となっています。
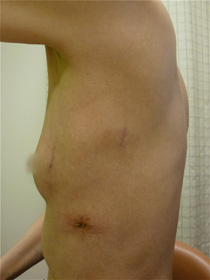
Fig 4. 多孔式胸腔鏡下手術 創部

Fig 5. 単孔式胸腔鏡手術 創部

Fig 6. ロボット手術の風景
2.開胸術
いわゆる開胸術は当科では胸筋の温存を考慮し、15-20cm程度の皮膚切開で前方腋窩切開(腋窩より前下方へ切開)による開胸を基本としています。これ以外に後側方切開や胸骨正中切開によるアプローチもあります。
切除が一見困難な進行癌においては呼吸器内科や放射線治療科と合同カンファレンスを行い、術前に導入療法(化学療法や放射線療法)を施行し(Fig 7)、病変の縮小を図って手術を施行します。また他科と協力の上、周辺臓器などの合併切除を含む拡大手術や気管支形成術、肺動脈形成術などを施行することもあります。また病巣の大きさ、リンパ節転移の有無、肺機能などを考慮して区域切除、部分切除などの縮小手術も行っています。
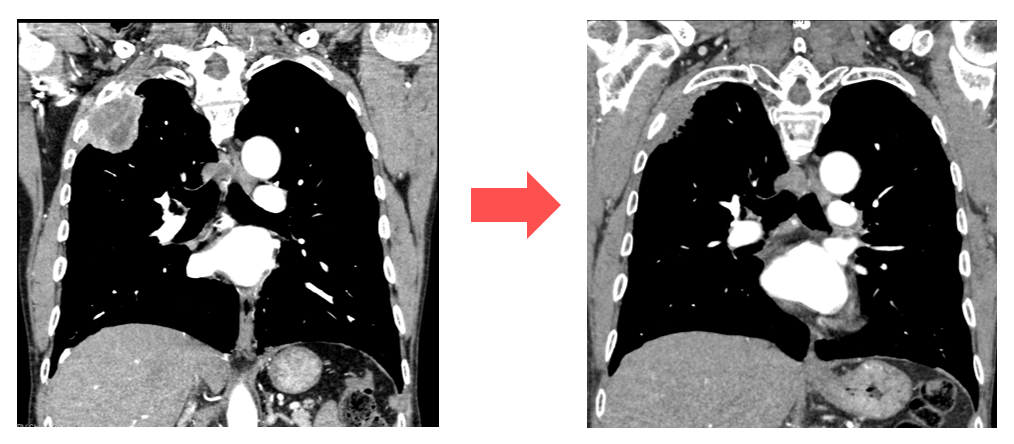
Fig 7. 胸壁浸潤肺癌 術前導入治療にて腫瘍縮小を認めた
左:術前導入治療前 右:術前導入治療後
また、ここ数年は高齢化が進み、80歳代の手術も増加傾向であり、肺癌手術のうち毎年15-6%を占めています。術前の評価を慎重に行い、術前よりリハビリテーション、口腔ケア、栄養療法を開始します。術後もこれらを継続することにより、術後合併症を減らして元気に退院していただくことを目標に周術期管理を行っています。
肺がんの術式について
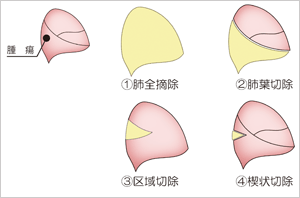
Fig 8
肺がんの手術は切除範囲の広い方から順に
① 一側肺全摘術、
② 肺葉を切除する肺葉切除術、
③ 肺葉内のいくつかの区域を切除する区域切除術、
④ 肺の外側の小範囲を部分的に切除する楔状切除術(部分切除術)
の4種類があります。
肺がん標準術式:肺葉切除+リンパ節郭清(Fig 8-②)
肺がん診療ガイドラインにおける、根治手術可能な原発性肺がんに対する基本術式です。完全切除に必要な場合は二葉切除や一側肺全摘(Fig 8-①)を施行する場合もあります。当科では肺がん手術のおよそ80%を完全胸腔鏡下で行っています。
拡大手術:
局所進行がん(肺がんや転移したリンパ節が隣接臓器に浸潤している場合)には、浸潤隣接臓器を合併切除する拡大手術を行う場合もあります。術前導入療法を加えて病変の縮小を図り、胸壁、横隔膜、上大静脈や心嚢、左房などの合併切除を行う場合もあります。
縮小手術:区域切除(Fig 8-③)、楔状切除(Fig 8-④)
現在2cm以下の小型肺がんに対する積極的縮小手術として肺区域切除術(Fig 8-③)を行っています。CT上で肺がんの陰影がスリガラス影を50%以上含むこと、腫瘍の位置などの条件にもよりますので、術前にカンファレンスで慎重に適応を検討して行います。また従来ならば肺葉切除(Fig 8-②)が必要ですが、高齢、低肺機能などで肺葉切除を行うことにより術後ADL低下をまねく可能性がある患者さんに対しても、消極的縮小手術として行う場合があります。また、これらの区域切除を行う際、当院ではRFIDマーキングや、ICG蛍光法 Navigation Surgeryを用いた3次元肺区域切除同定法や術中送気カテーテル使用した肺含気虚脱法を用いて明瞭な区域間同定を行い手術します。
転移性肺腫瘍や多発小型肺癌、複数回の肺手術後の方、高齢・低肺機能の方には楔状切除(fig8-④)を行います。また当院では後述する、経気管支鏡下肺マーキング法であるRFIDやVAL-MAPなどのマーキング方法を行って精密な縮小手術を行い、自己肺を温存する工夫もしています。
最新の報告では、日本の肺区域切除に治療成績を検討するJCOG0802試験において、肺野末梢小型非小細胞肺癌(腫瘍径2cm以下)に対し、肺葉切除と縮小切除(区域切除)は全生存期間に関して非劣性を示すことが報告さました(Lancet 2022)。これは小さな肺癌病変に対し、肺温存できる可能性を示し、今後の外科治療で肺区域切除術の増加が予測されます。
当院で行っている胸腔鏡手術にむけての工夫
なるべく完全胸腔鏡手術を行うために、当院ではいくつか工夫している手技があります。
1-1. ICG蛍光法Navigation Surgery を用いた3次元肺区域切除同定法
当院では新しい胸腔鏡システムを導入し、上記の区域切除(Fig 8-③)を行う際に、区域切除線を正確に描出できるようにしています。まず術前に造影CTを撮像し、3D-CTを再構成し腫瘍と血管、気管支の走行の位置を確認します(Fig 9)。術中に切除予定区域に流入する血管、気管支を処理した後に色素(ICG:インドシアニングリーン)を静脈注射し、特殊な胸腔鏡で肺に赤外線を照射するとLED励起された色素が螢光を発します。蛍光を発しない部分が血管・気管支が処理されている切除予定の区域です(Fig 10)。この手技により以前はわかりづらかった区域切離線ですが、正確なラインを同定することができるようになりました。
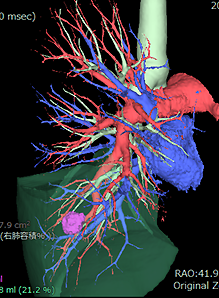
Fig 9
3D-CTを用いた腫瘍(ピンク色)と 血管(赤:肺動脈、青:肺静脈)および 気管支(緑)走行の位置関係。
濃い緑は切除予定区域です。
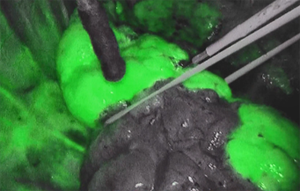
Fig 10
ICG蛍光法。
緑色の蛍光部分が残すべき肺、蛍光されていない部分が切除する予定の区域(濃い緑色の部分)です。
1-2. 術中選択的気管支送気カテーテルを用いた肺含気虚脱を肺区域切除同定法
区域切除切離線の描出方法の一つに、含気虚脱法があります。これは、切除予定区域と温存する区域間の同定に選択的に経気管支的に空気を送気して(Fig11-1)、肺の拡張/虚脱した状態を作り出します(Fig11-2)。その境界を切離線として同定し区域切除を行います。簡便な方法でありますが、区域間同定は良好です。ICG法で上手く切離線が同定出来ない場合にも行うことがあります。
Fig 11. 術中選択的気管支送気法:
術野から切除予定の区域気管支に送気することで (Fig11-1:左図)、切除する区域のみが含気されます(Fig11-2:右図)。この切離線に沿って区域切除を行います。
2-1. 最新テクノロジーを用いた精密肺縮小手術(ハイブリッド手術室で行うRFIDマーキング)
現在肺癌の手術として主流である低侵襲な胸腔鏡手術では、小さな孔から内視鏡を用いて手術するため、触知が困難な微小かつ非浸潤性腫瘍の部位を正確に同定することは困難とされてきました。
京都大学では、術前に気管支鏡ガイド下に肺の表面を染色し術中の腫瘍の位置を同定する方法を行ってきましたが、胸腔鏡手術では、肺を虚脱変形させるほか、牽引などの手術操作によっても臓器変形をきたしやすく、胸膜から距離のある深部病変では、腫瘍の正確な位置をとらえにくいことがわかってきました。そのため、近距離無線通信の用途で普及している radiofrequency identification(RFID)技術を応用し、肺表面から深い場所に位置する病変に対しても正確な位置同定を可能とする新しい方法を開発しました。
「微小肺癌に対するマイクロチップを用いた術前マーキング方法」は豊洋次郎医師が、佐藤寿彦医師(現:福岡大学)、伊達洋至医師(現:デューク大学)とともに大学院時代に開発した医療機器であり(RFIDマイクロチップを用いた肺癌手術の臨床使用を開始 -微小肺癌のあたらしい術中位置同定方法- | 京都大学)、2019年9月27日に世界で初めて患者さんへの臨床使用を開始、現在、日本発の医療機器として世界への普及も目標としています。
本マーキング方法は、患者さんの全身麻酔がかかった後に行う方法ですので、従来の意識下静脈麻酔下で行うマーキング方法よりも、患者さんに優しい方法として注目されています。また、触診が不可能な腫瘍に対しても正確な部分切除が可能となりました1-3。
1. Palpation-free robot-assisted thoracoscopic wedge resection using RFID marking for Synchronous multiple primary lung cancers.
Fukui T, Yutaka Y, Tanaka S, Nakajima D, Menju T.Eur J Cardiothorac Surg. 2026 Apr 20:ezag151. doi: 10.1093/ejcts/ezag151.
2. Evaluation of Radiofrequency Identification for Accurate Wedge Resection of Small Lung Lesions With Reference to Dye Marking.
Ryo T, Yutaka Y, Hidaka Y, Sakanoue I, Sumitomo R, Kayawake H, Nishikawa S, Tanaka S, Nakajima D, Menju T, Chen-Yoshikawa TF, Date H.
Eur J Cardiothorac Surg. 2026 Feb 5;68(2):ezag066. doi: 10.1093/ejcts/ezag066.
3. First clinical application of radiofrequency identification (RFID) marking system-Precise localization of a small lung nodule.
Sato T, Yutaka Y, Nakamura T, Date H.
JTCVS Tech. 2020 Sep 24;4:301-304. doi: 10.1016/j.xjtc.2020.09.018.



ハイブリッド手術室で行う気管支鏡下RFIDマーキングの風景
2-2. VAL-MAP
先述の肺の部分切除を完全胸腔鏡下で行うために、術前に気管支鏡ガイド下に肺表面に色素(ICG)を注入し印をつけます。これによって位置がわかりにくい腫瘍に対しても部分切除が可能となりましたが、触診で確認することが必要です。
術後在院日数
胸腔鏡手術が増えてきたことにより、術後創部痛が軽微で術後肺機能低下も少なく、術後QOLが良好であるため、通常は術後5-7日間という短期間で退院されております。近年当科では高齢者肺癌の割合が高くなってきており、また心疾患などの併存症をお持ちの方も術前からリハビリや周術期合併症の管理を十分に行い、極力短期入院期間となるように努めています。(Fig 12)
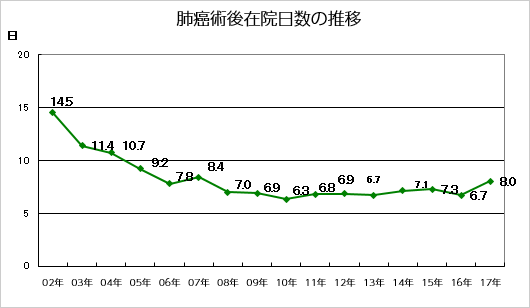
Fig 12. 術後在院日数(肺癌)
診療内容
気胸
肺は肋骨や横隔膜に囲まれた胸腔の中にあります。このため何らかの原因で肺に穴があくと、肺から空気が漏れ出し胸腔内にたまり肺を圧迫します。この状態を気胸といいます。
肺の圧迫が強い場合、胸腔ドレーンという管を体内に留置する胸腔ドレナージを行い、漏れた空気を外に排出します。しかし空気漏れの量が多い時や気胸を繰り返す場合は、手術を行い空気漏れの原因となっている嚢胞を切除します。手術は術後疼痛や美容面を考慮し、原則は単孔式胸腔鏡手術を行います。胸腔内癒着等によって、3ポート手術となることもあります。手術時間は1時間程度で、術後は通常3-4日で退院いたします。
縦隔腫瘍
左右の肺に挟まれた、心臓や大血管の周囲を縦隔(じゅうかく)とよびます。
この縦隔にもさまざまな腫瘍が発生し、原則切除を行います。
疾患としては胸腺腫、胸腺癌、胚細胞腫瘍(成熟型奇形腫、未熟型奇形腫、絨毛癌など)、神経原性腫瘍、気管支原性のう胞などがあります。手術方法としては胸腔鏡手術と開胸手術を腫瘍の種類・大きさや場所にて適切に選択していきます。胸腺のう胞や神経原性腫瘍などの良性疾患や胸腺腫などに対しては、基本的に胸腔鏡手術を第一選択としています。原則腫瘍から十分離れた場所で切除を行いますが、重症筋無力症を合併した胸腺腫の場合は、広範囲の胸腺をすべて切除する拡大胸腺摘出術を行います。また、悪性の疾患を疑う場合や腫瘍が大きい場合は、前胸部の胸骨を縦に切開する胸骨正中切開で行います。縦隔腫瘍は局在が様々ですので、部位、腫瘍の種類によって手術アプローチを決定しています。
ロボット支援下剣状突起下アプローチ
当科では縦隔腫瘍に対しても、ロボット手術を取り入れています。重症筋無力症を合併する胸腺腫腫瘍を含めた前縦隔腫瘍に対しては、剣状突起下アプローチを用いて手術しています(Fig 13)。これまでの胸腔鏡手術では視野確保や操作が難しかった部位においても、ロボットでの多関節の動きや4K視野にて良好な手術操作が可能となっています。傷口も小さくすみ、術後疼痛軽減にも患者さんにとってメリットがあります。患者さんの状態によっては、従来の胸腔鏡手術でも剣状突起下アプローチを行っています。
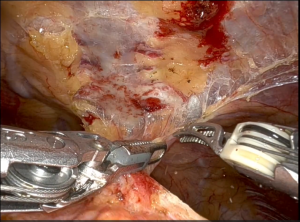
Fig 13. 前縦隔腫瘍に対するロボット支援下剣状突起下アプローチ
感染症
肺や、胸腔にはさまざまな感染症がおこります。基本的には呼吸器内科で化学療法を行いますが、薬剤の効果が乏しい場合や病変が残存する場合などは手術を行います。 対象疾患は非結核性抗酸菌症、肺真菌症、肺膿瘍、膿胸などです。 肺の中に病変がある場合は、病変部をすべて取りきるよう肺葉切除もしくは区域切除を行います。膿胸に対しては、急性期~亜急性期には胸腔鏡による膿胸郭清を行いますが、慢性期には膿胸郭清術の他に開窓術、有茎・遊離大網充填術などを行います。
先天性疾患
手術対象になる先天性疾患としては、肺分画症や先天性のう胞性腺腫様奇形などがあります。肺分画症は通常検診で発見されることが多く、肺がんと同様の胸腔鏡での肺切除や肺区域切除を行います。新生児・小児期手術については、当院小児外科へご相談ください。