麻酔科
診療内容と麻酔科研修
麻酔
倉敷中央病院は全国でもトップクラスの手術件数を誇ります。当院の手術室は30室あり、2つの病棟に分かれて運営されています。ハイブリッド室が2室あります。心臓手術が行える手術室はハイブリッド手術室を含めて4室あります。
2023年1月から12月までに当院で行われた全手術件数は11,633件です(主な対象疾患・診療実績ページを参照)。うち、麻酔科管理手術症例は5,150件であり、その症例の内訳は以下のとおりです。
2023年麻酔科管理症例数
| 麻酔科管理症例数合計 | 5,150 |
|---|
| 《内訳》 | |
| A.全身麻酔(吸入) | 2,757 |
| B.全身麻酔(TIVA) | 1,284 |
| C.全身麻酔(吸入)+硬・脊、伝麻 | 612 |
| D.全身麻酔(TIVA)+硬・脊、伝麻 | 144 |
| E.脊髄くも膜下硬膜外併用麻酔 | 131 |
| F.硬膜外麻酔 | 0 |
| G.脊髄くも膜下麻酔 | 70 |
| H.伝達麻酔 | 17 |
| X.その他 | 135 |
| 《手術部位分類》 | |
| 10.開頭 | 182 |
| 15.開胸 | 402 |
| 20.心臓・大血管 | 655 |
| 25.開胸+開腹 | 9 |
|
30.開腹(除:帝王切開) |
1,552 |
| 35.帝王切開 | 173 |
| 40.頭頸部・咽喉頭 | 677 |
| 45.胸壁・腹壁・会陰 | 300 |
| 50.脊椎 | 425 |
| 55.四肢(含:末梢血管) | 657 |
| 99.その他 | 118 |
| 合計 | 5,150 |
|---|---|
当院は日本麻酔科学会の麻酔専門医研修基幹施設となっています。
2024年7月現在、麻酔科には週5日の常勤13名(うち専攻医7名)、週3-4日の常勤7名(1名は午前のみ)、月1-6日勤務の非常勤医師が7名在籍しています。麻酔科専門医は13名(非常勤含む)です。また週2-3日勤務常勤歯科麻酔科医師(医科麻酔研修)が2名、他科からの麻酔科研修医師が常時5-8名おります。初期研修医も2-4名研修を常時行っています。
初期研修、専攻医の研修内容
 当院では、初期研修1年目は麻酔科の1か月の研修が必須であり、全身管理の基本を全研修医に教育しています。全身管理に興味がある場合は、初期研修2年目に、追加で1~2か月程度の研修を希望により行っています。
当院では、初期研修1年目は麻酔科の1か月の研修が必須であり、全身管理の基本を全研修医に教育しています。全身管理に興味がある場合は、初期研修2年目に、追加で1~2か月程度の研修を希望により行っています。
専攻医1年目では、一般外科、整形外科、脳外科、産婦人科、呼吸器外科などの症例をまんべんなく研修し、全身麻酔のみならず、硬膜外麻酔や脊髄くも膜下麻酔などの区域麻酔に加え、体幹や腹壁、四肢の神経ブロックの研修を行います。成長に応じてさらに重症症例の麻酔管理を担当してもらいます。専攻医1年目の後半からは、心臓血管麻酔に加えて経食道心エコーの研修を開始し、2年目の後半に2か月のICU研修ののち3年目からはICUの夜勤を行います。また、3年目からは術前外来も担当します。現時点では手術症例が大変多く、すべての手術を麻酔科で管理することができないため、各科からのサポートを受けながら手術症例をこなしています。
| 麻酔科 | 集中治療管理 | |
|---|---|---|
| 1年目 |
気管挿管、分離肺換気、中心静脈カーテル挿入、動脈ライン、帝王切開含む脊椎麻酔・硬膜外麻酔をはじめとした臨床麻酔を行ううえでの基本的手技に習熟する。麻酔に使用する薬物の使用法を理解する。 手術中に遭遇する生体反応への対処法を学ぶ。 前半6か月間は指導医と麻酔を行うことで、術前診察、麻酔管理、術後管理を学ぶ。後半の6か月は、PS3までの患者の麻酔維持を指導医監督のもと1人で行えるようにする。 6か月以後は心臓麻酔研修を指導医とともに研修開始し、肺動脈カテーテル挿入やその管理、循環作動薬などを習熟する。 随時、指導医と緊急手術の麻酔を行う。 麻酔科夜勤を6か月より担当開始する。 |
各人工呼吸器の使用法、呼吸モード、人工呼吸からの離脱手順を理解する。 鎮静/鎮痛薬の使用法を学ぶ。 各種モニターの使用法を学ぶ。 |
| 2年目 |
未熟児の麻酔管理を行う。心臓麻酔に関しては経食道心エコーを習熟する。 TAVI手術、カテーテル検査、ペースメーカー・リード抜去、MitraClip手術、TAVI、ECMO・Impella留置抜去の麻酔管理を行う。突然の血圧低下や心停止など、緊急事態に対応できるようにする。各種神経ブロックを習得する。 集中治療の2か月連続研修を行う。 麻酔夜勤に加えて麻酔拘束も担当する。稀有な症例の報告と学術論文の作成。 |
患者急変時の対処法を学ぶ。 心臓血管外科麻酔を相当数研修した後に集中治療専従期間を2か月間設ける。その後は集中治療夜勤を担当する。 |
| 3年目 |
心臓外科手術の麻酔、緊急手術の麻酔などハイリスク患者の麻酔を含めてある程度独り立ちして担当する。 麻酔科研修中のジュニアレジデントの指導を行う。 術前外来を研修する。稀有な症例の報告と学術論文の作成。後方視的あるいは前向き研究の計画と実行。 |
各科の主治医と患者の病態生理について議論でき、治療方針の立案に参加できる。 集中治療日勤・夜勤を担当する。 |
| 4年目 |
ほぼすべての麻酔を一人で行う。 集中治療他診療科の医師や看護師、コメディカルとのコミュニケーションスキルを身につける。稀有な症例の報告と学術論文の作成。後方視的あるいは前向き研究のまとめと学術論文作成。 |
集中治療日勤・夜勤を担当する。 |
手術内容の特徴
手術症例のうち、約20%-25%が緊急準緊急手術で大変多く当院の特徴となっています(主な対象疾患・診療実績ページを参照)。
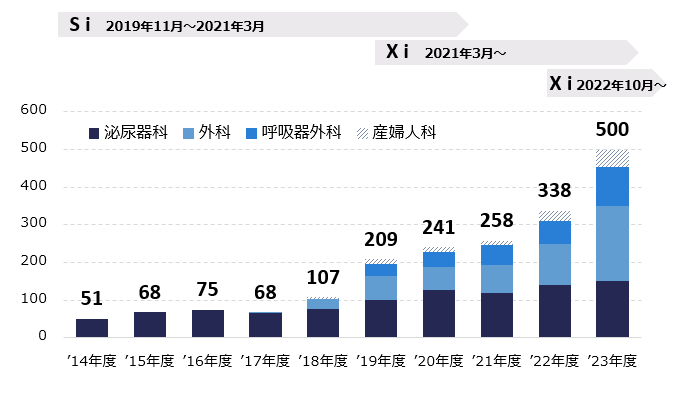
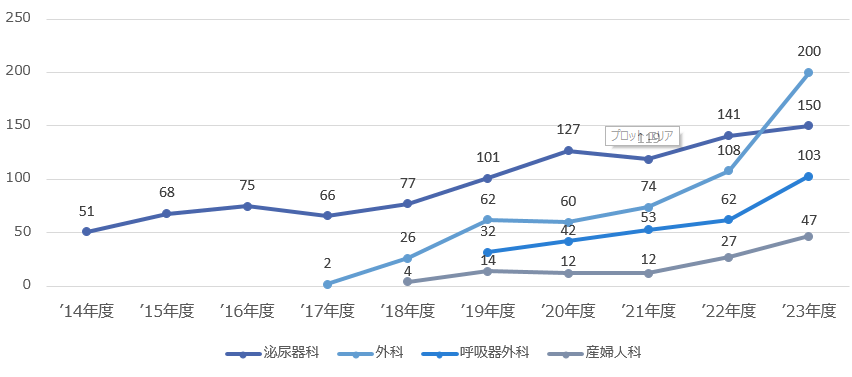
また各科が先進医療への取り組みを積極的に行っています。ダビンチ症例数を下記に示しますが、泌尿器科で開始となったダビンチ手術は、外科、呼吸器外科、産婦人科に波及し2023年は500例となりました。
心臓手術症例も大変多くストラクチャー症例を除いた心臓大血管手術は500例を超えています。手術成績は大変安定し、一例として大動脈弁 reimplantation 手術時間が5-6時間程度で終了します。また緊急の急性大動脈解離(2023年32症例)も弓部置換症例が多い中で安定した手術成績を収めており、血液凝固分析装置 TEGを用いて出血凝固系をモニターしながら出血量を減らす工夫を行い手術を行っています。また低侵襲心臓手術も大動脈・弁僧帽弁ともに比較的多くの症例を行っています。心臓大血管手術としては高度の麻酔管理を要求される胸腹部手術症例数も毎年増加しています(2023年で13例)。
| 術式名 | 2021年度 | 2022年度 | 2023年度 |
|---|---|---|---|
| 大動脈瘤切除術 | 111 | 110 | 128 |
| 今日腹部大動脈瘤 | 4 | 7 | 13 |
| ステントグラフト内挿術 | 43 | 85 | 89 |
| 弁置換術 | 57 | 74 | 56 |
| 不整脈手術 | 28 | 40 | 47 |
| 冠動脈、大動脈バイパス移植術 (人工心肺未使用) |
39 | 26 | 38 |
| 弁形成術 | 32 | 30 | 33 |
| 冠動脈、大動脈バイパス移植術 | 27 | 38 | 31 |
| 腹腔鏡下弁形成術 | 22 | 12 | 29 |
| 総数 | 478 | 520 | 552 |
 また循環器のストラクチャー手術症例も年々増加しています。当院の特徴としてはTAVI症例は80%は局所麻酔の鎮静で行われています。その中で 全身麻酔下Direct aorta TAVI症例は 2023年で18症例行われました。
また循環器のストラクチャー手術症例も年々増加しています。当院の特徴としてはTAVI症例は80%は局所麻酔の鎮静で行われています。その中で 全身麻酔下Direct aorta TAVI症例は 2023年で18症例行われました。
| 術式名 | 2021年度 | 2022年度 | 2023年度 |
|---|---|---|---|
| 経カテーテル大動脈弁置換術 TAVI | 90 | 101 | 108 |
| 不整脈手術(左心耳閉鎖術)WATCHMAN | 59 | 76 | 85 |
| 経皮的僧帽弁クリップ術 MitraClip | 55 | 58 | 65 |
| 合計 | 231 | 255 | 277 |
三尖弁に対するクリップ、超音波を用いたペースメーカリード抜去手術(大変重篤な手術です)、小児のAmplatzer症例、全身麻酔のカテーテルアブレーション症例の麻酔も比較的多く経験することができます。また2025年度から経カテーテル的肺動脈弁置換術(Harmony)の導入と麻酔管理を行う予定です。
心臓大血管手術のみならずこれらの先進的な手術症例の麻酔の研鑽を当院ではくまなく積むことができます。
ダビンチ症例のところで少し述べましたが、胸部外科すなわち呼吸器外科の肺切除術も比較的多いのが当院の特徴となっています。高齢者の胸部外科症例が多く術後は基本集中治療室での管理となります。間質性肺炎合併症例の麻酔管理など麻酔管理に工夫が必要な症例も多く経験することができます。
外傷を含めた脊髄手術症例も大変多くなっています。
専攻医の研修実績
1.専門研修2年目医師
◆1年目(2023/4~2024/3)の経験症例数…429例
| 症例数 | |
|---|---|
| 小児(6歳未満) | 35件 |
| 帝王切開 | 16件 |
| 心臓血管麻酔 (内訳) 開心 TAVI・Mitral clip・Watchman EVAR・TEVAR AAA・末梢血管 |
73件 36件 14件 18件 5件 |
| 胸部外科 | 41件 |
| 脳神経外科 | 15件 |
◆1年目(2023/4~2024/3)の経験症例数…445例
| 症例数 | |
|---|---|
| 小児(6歳未満) | 27件 |
| 帝王切開 | 28件 |
| 心臓血管麻酔 (内訳) 開心 TAVI・Mitral clip・Watchman EVAR・TEVAR AAA・末梢血管 |
56件 20件 9件 17件 10件 |
| 胸部外科 | 41件 |
| 脳神経外科 | 24件 |
2.専門研修3年目医師
◆1~2年目(2022/4~2024/3)の経験症例数…733例
| 症例数 | |
|---|---|
| 小児(6歳未満) | 31件 |
| 帝王切開 | 43件 |
| 心臓血管麻酔 (内訳) 開心 TAVI・Mitral clip・Watchman EVAR・TEVAR AAA・末梢血管 |
110件 56件 22件 23件 9件 |
| 胸部外科 | 61件 |
| 脳神経外科 | 29件 |
周術期管理チーム(Perioperative Management Team: PMT)
高齢化社会を反映し、65歳以上の患者さんが約半数を占めています。心不全、虚血性心疾患、COPD、脳梗塞、腎不全、悪性疾患などの併存症をもつ患者さんの麻酔は特に難しく、高度の技術と幅広い知識が要求されます。
当院では、2011年の冬に周術期管理チーム(Perioperative Management Teamを略して"PMT"と呼んでいます)を立ち上げました。スタッフは、麻酔科医、手術室看護師(認定看護師を含む)、集中ケア認定看護師、外来および入退院支援室看護師、薬剤師、歯科(歯科医、歯科衛生士)、事務(手術室、外来、病棟)、医師診療支援課、情報システム課など、多くの職種から構成されています。
PMTの主な役割は、
- 病歴、既往歴のチェック
- 術前検査データと画像チェック
- 口腔衛生、関節可動域などの身体状況のチェック
- 手術オリエンテーション、休薬指導、禁煙指導、疼痛コントロールの指導
- 麻酔前の実際の診察と詳細な麻酔前評価の作成
- これらの情報を手術に関わるスタッフへ周知
などです。多用な患者さんが抱える個別的な問題を見落とすことなく、可能な限り安全な手術が行えるようにすること、服薬チェックができていなかったための手術延期を発生させないこと、患者さんの不安を取り除くことがPMTの目的です。
当院PMT外来では医師特に麻酔科医の負担軽減のため、一般的な全身麻酔、硬膜外麻酔、脊髄くも膜下麻酔、神経ブロックなどの患者への説明はドクターエイドが行っています。また、可能な限り外来での説明の理解を深めるために手術麻酔を受ける患者さんとその家族はあらかじめ麻酔の説明動画を自宅で閲覧できるように工夫しています。
集中治療
1975年、当院に初めて集中医療センター(ICU/CCU)が創設されました。現在は、G-ICU(術後症例、院内重症症例、循環器内科症例、心臓外科症例 ベッド数24 現在22床で運用)、救急ICU(外傷を中心とした救急疾患症例 ベッド数10 現在8床で運用)、SCU(脳外科・脳卒中疾患 12床で運用)で重症患者の治療に当たっています。麻酔科はG-ICU症例のうち術後管理、院内急変疾患管理、小児重症管理などを行っています。2023年1月から12月の新規入室患者さんは672人でした(主な対象疾患・診療実績ページを参照)。
心肺蘇生、ショック治療、緊急気道確保、呼吸管理などは麻酔科医が得意とする分野であり、集中治療領域は麻酔科医の知識や技術が大きく活かされる場でもあります。麻酔科医(集中治療専門医4名含む)がICU専従医として常駐し、さらに内科医や外科医、他各科担当医、シニアレジデント、ジュニアレジデントなどが加わり、活発な議論のもと治療を進めています。G-ICUの研修実習は、後期研修2年目から2か月程度行う予定です。また術後症例を管理するHCUも2021年から麻酔科が部屋管理を行っています。現在10床の運用で2023年は682名の患者の管理を行いました(主な対象疾患・診療実績ページを参照)。
ペインクリニック(疼痛外来)と緩和ケア
ペインクリニックでは、慢性疼痛を中心とした診療を行っています。疾患としては、帯状疱疹痛、帯状疱疹後神経痛、三叉神経痛、腰痛、頚椎捻挫、頚椎症性神経根症などが中心となります。これらに対して薬物治療、神経ブロックなどを行っています。現在専属の医師が診療にあたっています。ペインクリニック専門医の一人が、緩和ケア科医師と共同し、癌性疼痛に対応しています。現時点では研修医や専攻医に対して、ペインクリニックの研修は行っていません。
麻酔の種類
 麻酔科は、手術室における手術中の麻酔管理と、周術期の全身管理を担当します。
麻酔科は、手術室における手術中の麻酔管理と、周術期の全身管理を担当します。
手術前に検査を行い、患者さんお一人おひとりにあった麻酔を検討・選択します。
対応する手術は日帰り手術から長時間におよぶ大きな手術まで幅広く、麻酔科医師一同万全を重ねて手術に臨んでいます。
全身麻酔
全身麻酔薬には吸入麻酔薬と静脈麻酔薬がありますが、多くの場合二つを併用します。全身麻酔中の呼吸を補助する方法として、気管内挿管、喉頭マスク、フェイスマスクなどがあります。
局所麻酔が全身麻酔に併用されることも多く、とくに全身麻酔と硬膜外麻酔を併用すると術後の痛みが少なくなるので、最近は積極的に併用されています。
手術部位、手術時間、患者さんの状態などによって、最適な麻酔法を選ばせていただきます。
顔面、頭部、頸部、背部の手術、心臓、肺の手術、開腹手術などでは気管内挿管による全身麻酔が選択されます。危険性の高い手術に望まれる患者さんにも気管内挿管が行われます。
麻酔中の手技について
気管内挿管麻酔の際には、喉頭鏡という器械を用いて患者さんの気管に口からチューブを挿入します。 このとき操作によって唇に切り傷がついたり、ぐらぐらしている歯が抜けることがあります。チューブがのどの奥まで挿入されるため、術後にのどの痛みを感じることがありますが、数日で消失します。数千人に1例の割合で数か月間、声のかすれが残ることがあります(半回神経麻痺といいます)。
区域麻酔
末梢神経ブロック
脊髄から枝分かれした末梢神経は筋肉の間などを通って、全身に分布していきます。この枝分かれした神経に麻酔を行うことで、その神経の分布している領域だけに麻酔をきかせることができます。例えば腕に分布する神経は首の表面近くを通っていますので、ここで麻酔を行うと、片腕の感覚を麻痺させ、力が入りにくい状態になります。
短時間の手術であれば、末梢神経ブロックのみでも手術が可能ですが、比較的時間のかかる手術の場合、手術中じっとしていなければならない等の苦痛を伴いますので、全身麻酔に併用していただくことが多いです。またブロックを行う神経によっては細い管(カテーテル)を神経の近くに入れて、局所麻酔薬を持続して注入していく場合もあります。この場合、局所麻酔薬を注入している間ずっと麻酔が効いている状態になります。
末梢神経ブロックができない患者さん
ブロックを行う皮膚・皮下の感染症、ブロックを行う神経の障害が事前に明らかな場合、重症糖尿病、重度の出血傾向、上肢(腕)のブロックでは呼吸機能の低下している患者さんや、嗄声(声嗄れ)のある患者さん。 カテーテルを留置する場合は、患者さんのご協力が得られないとき。
脊髄くも膜下麻酔
脊髄は背骨の奥の脊柱管という中の脳脊髄液という液体の中に浮いています。脊髄くも膜下麻酔は局所麻酔薬を脳脊髄液の中に注入することにより、脊髄から出ている知覚神経と運動神経が麻痺されることによって完成されます。手術中に患者さんは意識が保たれたまま痛みはなく、筋肉も動きにくい状態です。一般に脊髄くも膜下麻酔は短時間の下腹部、会陰部、下肢の手術の麻酔に用いられます。
脊髄くも膜下麻酔ができない患者さん
脊椎の術後、脊椎(脊髄)腫瘍、後縦靭帯骨化症、皮膚の感染症、出血傾向、小児、重症糖尿病、患者さんのご協力が得られないとき。
硬膜外麻酔
硬膜外麻酔は局所麻酔薬が細い管を通して脊髄の外側にある狭い硬膜外腔に注入されることにより、脊髄から出ている知覚神経と運動神経が麻酔されます。手術中に患者さんは意識が保たれたまま痛みはなく、筋肉も動きにくい状態です。
一般に硬膜外麻酔は、短時間の下腹部、会陰部、下肢の手術の麻酔に用いられます。
硬膜外麻酔ができない患者さん
脊椎の術後、脊椎(脊髄)腫瘍、後縦靭帯骨化症、皮膚の感染症、出血傾向、小児、重症糖尿病、患者さんのご協力が得られないとき。
麻酔に関する注意事項
偶発合併症
どんな麻酔であっても、ひとたび麻酔が開始されると予測もできない偶発合併症が発生することがありますが、麻酔科医は適切に対処いたします。
気がかりなことやご不明な点がありましたら、手術前夜に病室まで訪問する担当麻酔科医に遠慮なくおたずねください。
全身麻酔(気管挿管麻酔)
麻酔中の循環器系の偶発合併症としては、血圧低下、徐脈、不整脈、ショックなどがあります。呼吸器系の偶発合併症としては、無気肺(とくに肥満の方、喫煙される方、肺に障害がある方)、胃内容物の誤嚥(緊急手術の方、術前の絶食ができていない方)、気管支痙攣(とくに喘息のある方)などがあります。
さまざまな薬剤によって、ショックになることがあります。悪性高熱症という遺伝疾患で、全身麻酔により体温が異常に上昇して危険な状態におちいることがあります。
手術中はさまざまな偶発合併症が起こることがありますが、麻酔科医は患者さんの枕元を片時も離れず、全身状態を監視しますので、ご安心ください。
長時間の手術、大手術、あるいは患者さんの状態により、持続的に血圧を監視するために、手の動脈にカテーテルを留置させていただきます。この手技の偶発合併症として血腫と神経損傷があります。
大手術のときは、術中と術後管理のために、頚部または鎖骨の近くの太い静脈に向かって中心静脈カテーテルまたは肺動脈カテーテルを挿入します。この手技の偶発合併症としては気胸、血胸、血腫などがあります。
末梢神経ブロック
末梢神経ブロックに伴う偶発合併症としては、神経損傷(針やカテーテルによる直接損傷、局所麻酔薬や結集による神経の圧迫)、出血(特に神経が血管の近くを走行している場合)、局所麻酔薬中毒、局所の細菌感染、カテーテル断裂などがあります。
またブロックを行う場所に応じて、気胸(肺に針が当たった場合)、腹腔内穿刺(腹部のブロック)などもあります。
硬膜外麻酔
硬膜外麻酔にともなう偶発合併症としては、誤ってクモ膜下腔を穿刺したときに、術後の頭痛、脊髄損傷(穿刺針による直接損傷、血腫による脊髄の圧迫)、神経根損傷(穿刺針が直接神経に触れることによる足のしびれなど)、細菌感染による硬膜外膿瘍、カテーテル断裂などがあります。