呼吸器外科
VAL-MAP
小さな病変を、確実に取る
VAL-MAP(Virtual Assisted Lung - Mapping)とは
肺をとる手術の前に気管支カメラ(気管支鏡)を使って肺に色素を注入し、手術の際の目印をつける方法です。
2012年に日本で開発され、微小肺病変に対する術前マーキング法として2018年から保険収載されました。
なぜマーキングが必要なのか?
近年、がん検診や人間ドックの普及と、画像技術の発達により、以前は見つからなかった小さな病変も指摘できるようになりました(図1)。
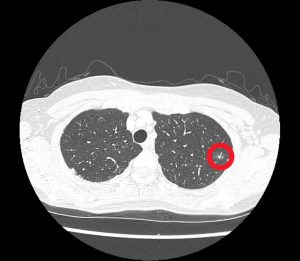
図1 CT画像
もともと肺の標準的な術式といえば、肺葉切除(右肺は3つ、左肺は2つの大きな袋に分かれており、その袋ごととる手術)でしたが、小さな病変については縮小手術(肺の一部分のみ取る手術)でも根治を目指すことができると言われており、肺機能温存の観点から縮小手術を選択することがあります(図2)。
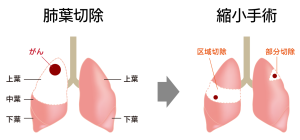
図2
縮小手術においては病変を確実に取ることが大事になりますが、小さな病変は手で触れたり表面から確認したりすることが難しいことも少なくありません。そこでマーキングを行うことで、小さな病変を逃さず、かつ正常肺を取りすぎず、適切な切除範囲を見定められるようになります。
当院のVAL-MAP
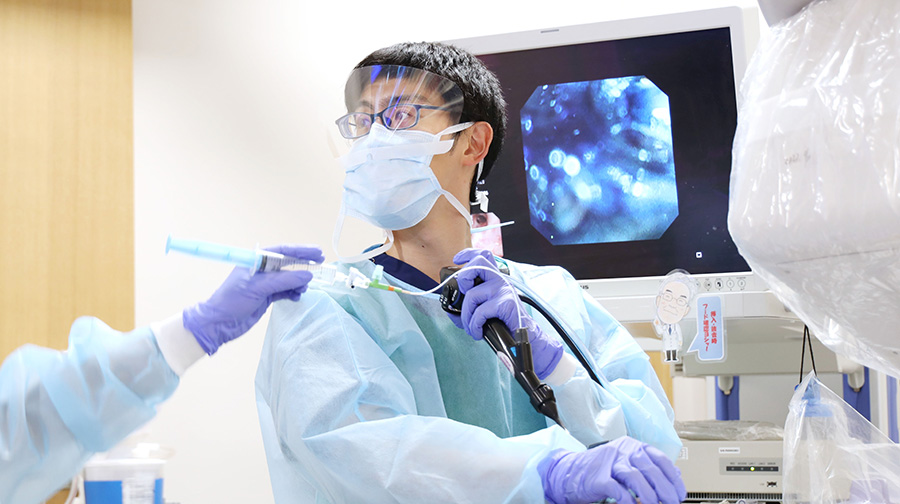
手術の前日に行います。まずは喉にスプレーの麻酔をしたあと、眠たくなるお薬を使います。
胃カメラと似たような処置ですが、鎮静薬によって患者さんは処置のことを覚えていないことがほとんどで、苦痛も少なく受けることが可能です。
事前に撮影したCT写真から3D再構成した仮想気管支鏡画像(図3)をもとに、レントゲン透視も併用しながら、気管支鏡を使って2~4か所程度色素を注入します。処置は30分程度で終わります。
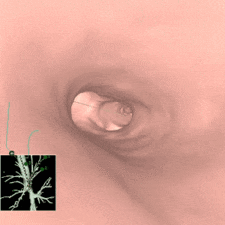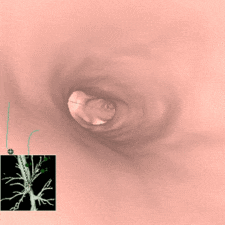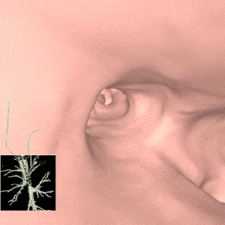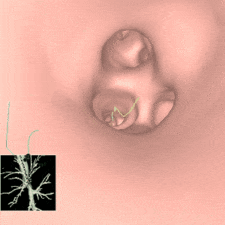
図3 仮想気管支鏡画像
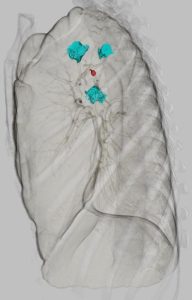
図4 3DCT
その後CTを撮影し、実際の病変とマーキングの位置を確認します(図4)。手術映像においても、きれいにマーキングが確認できます(図5)。
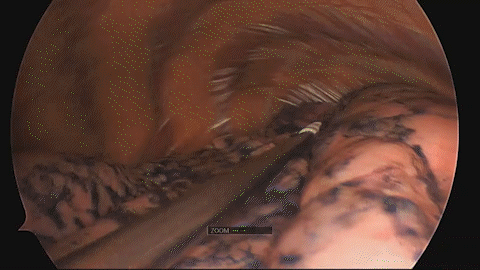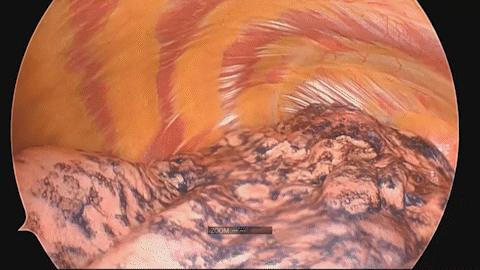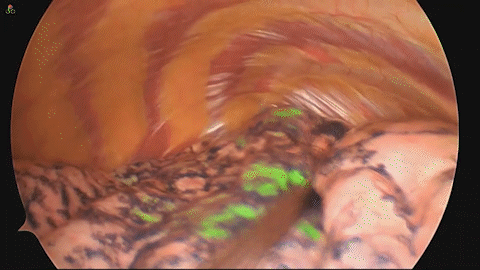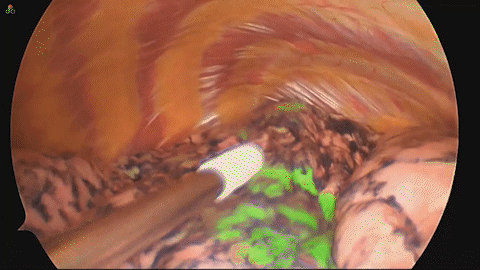
図5 手術映像
現在保険診療で認められているのは「インジゴカルミン」という色素を用いた方法ですが、当院では視認性向上のため、造影剤や特殊な蛍光色素(インドシアニングリーン)を混ぜて使う方法も行っています。いずれも体内に注射する薬剤ですので、アレルギーがない方には安全に使用できると考えています。
以前はCT画像を見ながら肺表面に針を刺す方法(CTガイド下マーキング)も行っていましたが、空気塞栓や出血などの合併症の観点から、その適応については慎重に判断をしています。
VAL-MAPの適応、合併症
VAL-MAPの良い適応と考えられているのは、
- 原発性肺癌が疑われる小さなすりガラス病変
- 小さな転移性肺腫瘍
- 複雑な区域切除
などです。
VAL-MAPの合併症としては気胸がありますが、通常ごく軽微なものであり、今までに治療が必要だったことはありません。
最近はICタグ(SuReFInd®)を用いた方法なども行っています。
詳しくは担当医にご相談ください。