患者さん向け広報誌「Kニュース」No.10
インタビュー
卒後臨床研修始まる 地域の皆様とともにレジデントを育てたい

医師教育研修部長・副院長 馬場 清
今年から、医師の研修制度が新しくなったと聞きましたが、それはどういうことですか
馬場 これまでは、医学部を卒業して国家試験に合格した医師のほとんどは、大学の医局(専門科)に所属して患者さんを診療していました。そうすると、自分の専門分野しか診なくなり、患者さんを一人の人間としてあらゆる角度から診療するというよりも、病気を中心に診るという弊害が出てきます。
そこで公募制を導入して、医師免許取得後2年間は、一般の病院を中心に、できるだけ多くの診療科を回って基礎的臨床能力、具体的に言うと患者さんを全人的に診療できる知識・態度・技能ですね、それらを養うという、新しい研修制度が始まったわけです。
具体的にはどうなるのですか。
馬場 当院では、数年前から受け入れ体制を整備してきました。卒業後すぐの医師をレジデント(研修医)と呼ぶことにしましたが、彼らを指導する指導医の養成を含めて、指導体制を作らなくてはいけません。専門の指導医養成講習会で研修を受けたり、当院独自で研修会を開催して、指導医の養成と研修カリキュラムの作成を行いましました。
また平成13年からは、制度に先んじて当院独自でレジデントの一般公募を始め、本格実施に備えました。
それで、いよいよ今年の4月から始まったのですね
馬場 まず、医学部卒業予定の学生は、自分が研修を希望する病院の採用試験をいくつか受けます。そして、行きたい病院の順に番号を付けます。採用側の病院も、採用したい順に学生に番号をつけ、両者の希望が合致した場合に採用が決まります(マッチング制度)。
当院では、採用に当たっては、学力はもちろんですが、人間性、コミュニケーション能力、意欲、地域医療に対する興味などを重視しました。25人採用しましたが、受験者は109人で、出身大学は北は北海道大学から南は鹿児島大学まででした。
研修の内容はどのようなものですか
馬場 1年目は、内科・外科・麻酔科、救急医療、2年目は小児科・産婦人科・地域医療・精神科などを研修します。
指導に当たっては、各科の指導医はもちろんですが、これまで公募で採用したレジデントが、自分たちが教わったものを次の世代に伝える、という方法が定着してきています。病院全体でレジデントを育てようという意識が高まって、それが病院の活性化につながっているように思います。
レジデントは、患者さんとはどのようなところでかかわるのでしょうか
馬場 入院患者さんには、主治医の指導のもとに担当医として診療をさせていただきます。
外来では、見学というかたちで診察室に入らせていただきますが、場合によっては、診察医の指導のもとに、診療させていただく場合もあります。その時には、必ず「レジデントの○○です」と、自己紹介をするように指導しています。
また救急医療センターでは、1年目は見学が主体で、2年目から担当医として診療をさせていただきます。
レジデントは未熟なところも多く、皆さま方には何かと不安やご不満を感じられる場合もあるかとも思いますが、お気付きになられた点は、遠慮なくお申し出ください。当院では、地域の皆さま方とともに、レジデントを育てていきたいと願っています。
当院で研修したレジデントが他の病院でさらに研修を重ね、大きく成長して戻ってきて、また皆さまを診療させていただく、そのようなサイクルができれば良いなと考えています。よろしくお願いいたします。
ヘルシーリビング
脳卒中にならないために
脳卒中とは

脳神経外科 主任部長 山形 専
脳卒中は脳の血管、主に動脈が詰まったり破れたりして脳の機能が障害され、突然に手足の麻痺や言語障害などを引き起こす病気の総称で、このため脳血管障害とも言われます。手足の運動障害や知覚障害は、多くの場合左右のどちらか一方で、右手足の障害の時には言語障害も伴います。脳や脊髄といった中枢神経と呼ばれる組織は、一度障害・破壊されてしまうと、回復させたり再生したりすることは期待できません。このため機能の回復にはリハビリテーションが必要となりますが、現実には難しい場合が多く、長期的な介護が必要となります。
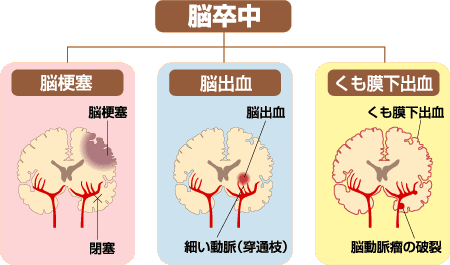
このような脳卒中の原因として、血管が破綻して起こる脳出血と、血管が閉塞して起こる脳梗塞とがありますが、日本人はこれまで、脳卒中と言えば戦前戦後を通して、高血圧と低蛋白栄養状態により穿通枝と呼ばれる細い動脈が破綻して起こる脳内出血がほとんどでした。しかし戦後のライフスタイルの欧米化により、頸部や脳の太い血管が動脈硬化をきたし、狭窄・閉塞する脳梗塞が多くなり、現在は脳出血が減少する一方で脳梗塞は急増しています。
また、心筋梗塞や不整脈などの心臓病を持つ患者さんも増加し、このような患者さんでは、心臓の中や心臓近くの太い血管内に血液の塊ができ、これが脳に飛んで脳の血管を詰め、重篤な脳障害(脳塞栓と言われます)を引き起こすことになります。
一方、脳卒中の一割を占めるとされるくも膜下出血は、比較的太い脳底部にある脳動脈にこぶ状の膨らみができ、これが破裂して起こるもので、高血圧性の脳出血や脳梗塞より若い50歳代に多く発症します。
脳卒中の前兆は
高血圧が原因とされる脳内出血には前兆といえるものはありませんが、脳梗塞の場合には、一時的に手足の麻痺や言語障害が現れることがあります。これは一過性脳虚血発作と言われるもので、脳や頸部の動脈が狭窄あるいは閉塞している場合で、一時的に血圧が下がったり脱水などになった時に、脳への血流がさらに下がって、脳の機能が麻痺するためです。
また動脈硬化の強い部分の血管の壁に小さな血液の塊ができ、これがそこから離れて血液の流れに乗って、脳の血管を一時的に閉塞してしまう時にも見られます。
多くの場合、このような症状は数秒・数分で消失してしまうので、気に留めずに過ごしている場合も少なくありませんが、この発作はきわめて重要な、大きな脳梗塞の前触れであることが多く注意が必要です。
予防は可能か
脳卒中も生活習慣病と言われるように、その予防には日常の生活習慣の改善が必要です。特に高血圧、糖尿病、高脂血症などは動脈硬化を促進させ、ひいては脳血管の狭窄・閉塞を起こします。
近年、MRIなどの診断機器の普及により、脳ドックが行われています。痛い思いをすることもなく、簡単に脳や頸部の血管を見ることができます。これによって、これまで症状として認識されなかった小さな脳梗塞巣が見つかったり、多くの場合、破裂するまで症状のまったく現れない脳動脈瘤なども発見することが可能となりました。
予防の方法は
動脈硬化で脳や頸部の動脈の壁が不規則だったり、細くなっていたりして、血管壁に血液の塊ができ、それによると思われる小さな脳梗塞が見られる場合には、血液をサラサラにする抗血小板剤と呼ばれる薬によって、血液の塊ができないように予防します。
さらに進んで血管の狭窄が強かったり、閉塞していたりして、血液の流れが不足気味になっており、近い将来に大きな脳梗塞が予期される場合には、血行再建のための手段が考慮されます。たとえば、頸部の頸動脈に強い狭窄がある場合には、血管を風船で広げてそこにステントといわれる器具を置いて、再び細くならないようにする方法や、手術によって血管を一時遮断して開き、内部をきれいにする方法などがあります。
また完全に閉塞してしまっている場合には、頭蓋の外の血管と脳の血管とを吻合する、頭蓋内-外血行再建術という手術もあります。これらの方法により脳梗塞の発作が抑えられるという、大規模調査の結果が報告されています。
一方、心房細動などの不整脈を持つ患者さんでは、心臓や大血管内にできた血液の塊(血栓)が脳の血管に飛んで、脳梗塞になること(脳塞栓)も少なくないために、心臓の中に血栓をできにくくする薬剤の投与が、脳卒中の予防に効果を示しています。
通常、脳動脈瘤は破裂してくも膜下出血をきたし、初めて診断がされるものでしたが、脳ドックなどで、MRIにより破裂する以前に発見されるようになってきています。この未破裂脳動脈瘤の治療によるくも膜下出血の予防に対する考え方は、破裂の可能性と手術のリスクとの兼ね合いになり、専門医に相談が必要です。
もし脳卒中になったら
脳という組織は非常に脆いもので、血液が途絶すると15~20分で、元に戻れない強い障害を起こすことになります。このため、もし脳の血管が閉塞し、たとえば片側手足の麻痺や言語障害などの症状が見られた場合には、できるだけ早い段階での血流の再開が必要となります。
一方、この血流の再開が遅れてしまうと、傷んだ脳組織に強い血流が入るために血管が破れ、脳出血を起こしたり、脳の腫脹を起こし、かえって病状を重篤にしてしまいます。このため、できるだけ早い診断と治療が必要となりますが、実際には時間的制約が極めて強く、血行再建ができる患者さんはごく少数に過ぎないのが現状で、多くの場合には血行再建は行えず、そのほかの治療が行われます。
くも膜下出血は突然の激しい頭痛と嘔吐で発症し、この場合にも、できるだけ早い時点で原因となっている破裂した脳動脈瘤を処置してしまうのが重要であり、早期に専門病院でのこれらの処置を含めた治療が必要です。
脳卒中をはじめ脳組織の障害による症状は、生活をきわめて不便にし、多くは介護を要する状況となります。できるだけ早い時期からの粘り強いリハビリテーションを行うと同時に、再発予防も重要になります。
脳卒中の分類
お知らせ
脳卒中専門外来を始めました

QQ車 院内ニュース
QQ車は、皆さまに倉敷中央病院のできごとを運ぶ(お伝えする)コーナーです。
看護の日
 5月15日、当院外来棟3階にある大原記念ホールで「看護の日記念行事」を行いました。今年度は91名の参加があり、19歳~87歳という幅広い年齢層の方とともに時間を過ごすことができました。
5月15日、当院外来棟3階にある大原記念ホールで「看護の日記念行事」を行いました。今年度は91名の参加があり、19歳~87歳という幅広い年齢層の方とともに時間を過ごすことができました。
講演会では院長の内田璞が「地域連携で支える住民の健康」と題して、医療制度の変化、当院の機能、地域医療連携などについてお話しさせていただきました。質問の中には、開業医の先生との具体的な連携手段や、インターネットを利用した情報開示についてなどがあり、医療への関心の高さが伺われました。

毎年人気の足の裏測定診断
講演後は足の裏測定診断、体脂肪率測定、血圧測定、看護師長による健康相談を行いました。それぞれのコーナーには順番待ちの列ができ、ご自分の健康状態について熱心に質問されていました。体脂肪率測定でご自分の測定値に驚かれ、健康相談へ直行される方も多数いらっしゃいました。自己管理への意識を高めるよい機会になったのではないかと思います。
準備していた軽食も好評で、終始和やかな雰囲気で幕を閉じることができました。
ボランティア総会行われる
 中央玄関を入ると、みどりのエプロンをかけて、患者さんににこやかに声をかけ、行き先案内や車椅子での移送などを行なってくださっているボランティアさんが迎えてくれます。
中央玄関を入ると、みどりのエプロンをかけて、患者さんににこやかに声をかけ、行き先案内や車椅子での移送などを行なってくださっているボランティアさんが迎えてくれます。
倉敷中央病院では、現在61名のかたがボランティアとして登録され、そのうち約40名の方が通常の活動をされています。平成15年度では、1年間で約1600名の方がボランティア活動をしてくださったことになります。
活動の内容は、外来での案内に加えて、患者さん・一般の方用の医療情報コーナー「医療情報の庭」の運営、車椅子の点検・整備などです。
4月10日には、第1回のボランティア総会を開催しました。昨年度の活動実績を報告して皆さまの労をねぎらうとともに、活動を通じて、病院に対するご意見をいただきました。「入院の時は病棟まで案内してくれるが、退院の時は、重い荷物を患者さんとご家族だけで運んでいる」など、患者さんのお気持ちにそった、貴重な意見を伺うことができました。
当院では、ボランティアさんは、患者さん・地域の皆さまと病院を結ぶかけはしと考えています。ボランティアさんの募集についての詳細は、庶務課・中川までお問い合わせください。(086-422-0210)